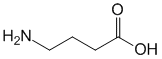
- Антитела к дифтерийному анатоксину, IgG Diphtheria Toxoid IgG Antibody
- Литература
- Иммунитет и дифтерия: особенности, о которых нельзя забывать
- Стоимость проведения анализа: 550 руб.
- Вопросы и ответы
- Напряженность иммунитета к дифтерии
- Анализы
- Прогноз дифтерии
- Прогноз дифтерии
- Антитела к дифтерийному анатоксину (Суммарные антитела к возбудителю дифтерии Corynebacterium diphtheriae), противодифтерийные антитела, Anti-Corynebacterium diphtheriae antibodies)
- 1. Область применения
- Дифтерия и иммунитет: взаимодействие
- Возбудитель дифтерии, общая характеристика. Отличия от непатогенных коринебактерий. Механизмы патогенеза. Методы микробиологической и молекулярно-биологической диагностики дифтерии.
- Как повысить во время и после лечения?
- Возбудитель дифтерии, общая характеристика. Отличия от непатогенных коринебактерий. Механизмы патогенеза. Методы микробиологической и молекулярно-биологической диагностики дифтерии.
- Антитела к дифтерийному анатоксину (Суммарные антитела к возбудителю дифтерии Corynebacterium diphtheriae), противодифтерийные антитела, Anti-Corynebacterium diphtheriae antibodies)
Антитела к дифтерийному анатоксину, IgG Diphtheria Toxoid IgG Antibody
Анализ проводят методом РПГА (реакцией пассивной гемагглютинации) для выявления и определения количества противодифтерийных антител, для диагностирования дифтерии и оценивания напряженности иммунитета после проведенной вакцинации.
Серолог вносит исследуемую сыворотку на планшет, первую пробу разводят в 10 раз (1:10), последующие — с двукратным отличием (1:20, 1:40 и т.д.). К каждому образцу добавляют стандартный эритроцитарный диагностикум, связанный с антигеном возбудителя дифтерии. При наличии в исследуемых пробах антител, происходит их взаимодействие с патогеном — осаждение гемагглютининов. Позитивным считают результат, при котором осевшие эритроциты имеют форму «перевернутого зонтика», негативным — форму пуговки.
https://www.youtube.com/watch?v=ytdevru
Дифтерия — одна из наиболее тяжелых инфекционных патологий, которую вызывает грамположительная бацилла Леффлера (названная в честь немецкого бактериолога) — Corynebacterium diphtheriae. Бактерия проникает в здоровый организм от больного человека или от бактерионосителя воздушно-капельным или бытовым путем.
Клинические проявления дифтерии характеризуются признаками общей интоксикации организма, воспалением слизистых органов дыхания, поражением кожных покровов. При тяжелом течении инфекции (токсическом) патологический процесс затрагивает центральную нервную систему и сердце.
В ответ на внедрение бациллы, иммунная система продуцирует антитела, которые появляются на второй день после заражения и сохраняются в организме в течение нескольких недель.
Норма: «отрицательный результат» — антитела к Corinebacterium diphtheriae не обнаружены, дифтерии нет.
Диагностическим титром считается результат — 1:80, свидетельствует о текущей или перенесенной дифтерийной инфекции, наличие напряженности иммунной защиты к противодифтерийной вакцине.
Слабый гуморальный ответ или его отсутствие характеризует давность вакцинации дифтерийным анатоксином или наличие нарушений иммунитета.
Внимание! Интерпретация результатов анализов носит информационный характер, не является диагнозом и не заменяет консультации врача. Референсные значения могут отличаться от указанных в зависимости от используемого оборудования, актуальные значения будут указаны на бланке результатов.
Положительный результат в анализе на дифтерию свидетельствует о текущей или перенесенной инфекции, об эффективности вакцинации.
Отрицательный результат в анализе на дифтерию свидетельствует об отсутствии инфекции или ранних сроках инфекции, отсутствии вакцинации или неэффективной вакцинации.
Единица измерения: титр
Получить результаты анализов в указанные на сайте сроки по электронной почте и, если необходимо, в медицинском центре.
https://www.youtube.com/watch?v=ytpolicyandsafetyru
*В заказ включается стоимость взятия материала для анализов и может входить годовой абонемент 99 руб (оплачивается раз в год и не взимается при регистрации через мобильное приложение для iOS и Android).
5.1. Серологический мониторинг состояния коллективного иммунитета предусматривает многоцелевое серологическое обследование на каждой территории «индикаторных» групп населения.Многоцелевые серологические исследования предполагают определение в одной пробе сыворотки крови максимального спектра антител к возбудителям изучаемых инфекций.
5.2. В «индикаторные» группы не включают: переболевших коклюшем, дифтерией, столбняком, корью, краснухой, эпидемическим паротитом, полиомиелитом и острым гепатитом В, а также больных хроническим гепатитом В и носителей вируса гепатита В; детей, у которых отсутствуют сведения о прививках; не привитых против этих инфекций;
5.3. Состояние коллективного иммунитета к дифтерии, столбняку, эпидемическому паротиту, полиомиелиту, гепатиту В у взрослых определяется без учета данных о прививках. Состояние иммунитета к кори и краснухе — без учета данных о прививках определяется у взрослых только в возрастной группе 40 лет и старше.
5.4. Дифтерия и столбняк.По результатам серологического обследования детей в возрасте 3-4 лет проводится оценка формирования базисного иммунитета, в возрасте 16-17 лет — оценивается качество прививок, проводимых в школе и средних учебных заведениях.Результаты серологических обследований взрослых в возрасте 18 лет и старше (по возрастным группам) без учета их привитости позволяют оценить фактический уровень защищенности от дифтерии и столбняка взрослых в каждой возрастной группе и выявить группы риска по заболеваемости и тяжести течения болезни.
5.5. Коклюш.По результатам серологического обследования детей в возрасте 3-4 лет проводится оценка формирования базисного иммунитета.
5.6. Корь, эпидемический паротит, краснуха.По результатам серологического обследования детей в возрасте 3-4 лет и 9-10 лет проводится оценка уровня противокоревого, противопаротитного и противокраснушного иммунитета после вакцинации и ревакцинации.Серологическое обследование детей в возрасте 16-17 лет, позволяет оценить результативность ревакцинации в отдаленные сроки, а также уровень иммунной прослойки к этим инфекциям во вновь формирующихся коллективах средних и высших учебных заведений.
Результаты обследования взрослых в возрасте 25-29 и 30-35 лет, привитых против кори, краснухи и эпидемического паротита, характеризуют состояние специфического иммунитета среди молодого взрослого населения, в том числе при краснухе — женщин детородного возраста.По результатам обследования взрослых в возрасте 40 лет и старше (доноры, без учета прививочного анамнеза) проводится оценка фактической защищенности взрослого населения от кори, краснухи и эпидемического паротита.
5.7. Полиомиелит.По результатам серологического обследования детей в возрасте 1-2 года, 3-4 года и 16-17 лет проводится оценка уровня иммунитета к полиомиелиту в ближайшие сроки после вакцинации и ревакцинации полиомиелитной вакциной, у взрослых — фактического состояния иммунитета к полиомиелиту в возрастных группах 20-29 лет, 30 лет и старше.
5.8. Гепатит В.По результатам серологического обследования детей в возрасте 3-4 года и 16-17 лет, а также взрослых и медицинских работников в возрасте 20-29 лет, 30-39 лет и 40-49 лет проводится оценка уровня иммунитета к гепатиту В.
5.9. По усмотрению специалистов, осуществляющих государственный санитарно-эпидемиологический надзор, серологическое обследование при рассматриваемых инфекциях может быть проведено и в других возрастных и профессиональных группах.Рекомендуемые «индикаторные» группы для серологического мониторинга состояния коллективного иммунитета к дифтерии, столбняку, коклюшу, кори, краснухе, эпидемическому паротиту, полиомиелиту и гепатиту В представлены в прилож.2 (табл.1, 2).

Приложение 2
Таблица 1
https://www.youtube.com/watch?v=upload
«Индикаторные» группы для серологического мониторинга состояния коллективного иммунитета к дифтерии, столбняку, коклюшу, кори, краснухе, эпидемическому паротиту, полиомиелиту и гепатиту В
|
«Индикаторные» группы |
Дифтерия |
Столбняк |
Корь |
Краснуха |
Эпидеми- |
Полио- |
Гепатит В |
Коклюш |
|
1-2 года |
— |
— |
— |
— |
— |
— |
— |
|
|
3-4 года |
||||||||
|
9-10 лет |
— |
— |
— |
— |
— |
|||
|
16-17 лет |
— |
|||||||
|
20-29 лет |
— |
|||||||
|
в т.ч. 25-29 лет |
— |
— |
— |
— |
— |
|||
|
30-39 лет |
— |
|||||||
|
В т.ч. 30-35 лет |
— |
— |
— |
— |
— |
|||
|
40-49 лет |
— |
|||||||
|
50-59 лет |
— |
— |
— |
— |
— |
|||
|
60 лет и старше |
— |
— |
— |
— |
— |
— |
Таблица 2
«Индикаторные» группы для серологического мониторинга состояния коллективного иммунитета к дифтерии, столбняку, кори, краснухе и гепатиту В у медицинских работников
|
«Индикаторные» группы |
Дифтерия |
Столбняк |
Краснуха |
Корь |
Гепатит В |
|
16-17 лет |
|||||
|
20-29 лет |
|||||
|
в т.ч. 25-29 лет |
— |
— |
— |
||
|
30-39 лет |
|||||
|
в т.ч. 30-35 лет |
— |
— |
— |
||
|
40-49 лет |
|||||
|
50-59 лет |
— |
— |
— |
||
|
60 лет и старше |
— |
— |
— |
Таблица 3
Показатели состояния иммунитета к гепатиту В в «индикаторных» группах
|
«Индикаторные» группы |
Число обследованных лиц |
Из них с концентрацией анти-Hbs (МЕ/л) |
|||||
|
{amp}lt;10 |
10-100 |
{amp}gt;100 |
|||||
|
абс. |
% |
абс. |
% |
абс. |
% |
||
|
3-4 года |
|||||||
|
16-17 лет |
|||||||
|
20-29 лет |
|||||||
|
30-39 лет |
|||||||
|
40-49 лет |
|||||||
|
50-59 лет |
|||||||

Таблица 4
Показатели состояния иммунитета к дифтерии в «индикаторных» группах (аналогичная таблица заполняется и для столбняка)
|
«Индикаторные» группы |
Число обследованных лиц |
Из них с титром антител (РПГА) |
Число лиц с защитным уровнем антител |
||||||||
|
1:10 и менее (ниже защитного уровня) |
1:20-1:40 (низкие титры) |
1:80-1:160 (средние титры) |
1:320 и выше (высокие титры) |
||||||||
|
абс. |
% |
абс. |
% |
абс. |
% |
абс. |
% |
абс. |
% |
||
|
3-4 лет |
|||||||||||
|
16-17 лет |
|||||||||||
|
Взрослые всего: |
|||||||||||
|
20-29 лет |
|||||||||||
|
30-39 лет |
|||||||||||
|
40-49 лет |
|||||||||||
|
50-59 лет |
|||||||||||
|
60 лет и старше |
|||||||||||
Таблица 5
Показатели состояния иммунитета к полиомиелиту в «индикаторных» группах
|
«Индикаторные» группы |
Число обследованных лиц |
Из них с титром антител (РН) |
Число лиц с защитным уровнем антител |
||||||||
|
менее 1:8 (ниже защитного уровня) |
1:8-1:32 (низкие титры) |
1:64-1:128 (средние титры) |
1:256 и выше (высокие титры) |
||||||||
|
абс. |
% |
абс. |
% |
абс. |
% |
абс. |
% |
абс. |
% |
||
|
1-2 года |
|||||||||||
|
Полио 1-го типа |
|||||||||||
|
Полио 2-го типа |
|||||||||||
|
Полио 3-го типа |
|||||||||||
|
3-4 года |
|||||||||||
|
Полио 1-го типа |
|||||||||||
|
Полио 2-го типа |
|||||||||||
|
Полио 3-го типа |
|||||||||||
|
9-10 лет |
|||||||||||
|
Полио 1-го типа |
|||||||||||
|
Полио 2-го типа |
|||||||||||
|
Полио 3-го типа |
|||||||||||
|
16-17 лет |
|||||||||||
|
Полио 1-го типа |
|||||||||||
|
Полио 2-го типа |
|||||||||||
|
Полио 3-го типа |
|||||||||||
|
Взрослые всего: |
|||||||||||
|
Полио 1-го типа |
|||||||||||
|
Полио 2-го типа |
|||||||||||
|
Полио 3-го типа |
|||||||||||
Для полиомиелита следует определить удельный вес серонегативных лиц (отсутствие антител ко всем трем типам вируса) и к каждому типу в отдельности.
Таблица 6

Показатели состояния коллективного иммунитета к коклюшу, кори, краснухе, эпидемическому паротиту в «индикаторных» группах
|
«Индикаторные» группы |
Коклюш |
Корь |
Краснуха |
Эпидемический паротит |
|
|
3-4 года |
всего обследовано |
||||
|
число серонегативных |
|||||
|
% серонегативных |
|||||
|
9-10 лет |
всего обследовано |
X |
|||
|
число серонегативных |
X |
||||
|
% серонегативных |
X |
||||
|
16-17 лет |
всего обследовано |
X |
|||
|
число серонегативных |
X |
||||
|
% серонегативных |
X |
||||
|
20-29 лет |
всего обследовано |
X |
|||
|
число серонегативных |
X |
||||
|
% серонегативных |
X |
||||
|
в т.ч. 25-29 лет |
всего обследовано |
Х |
|||
|
число серонегативных |
X |
||||
|
% серонегативных |
X |
||||
|
30-39 лет |
всего обследовано |
X |
|||
|
число серонегативных |
X |
||||
|
% серонегативных |
X |
||||
|
в т.ч. 30-35 лет |
всего обследовано |
X |
|||
|
число серонегативных |
X |
||||
|
% серонегативных |
X |
||||
|
40-49 лет |
всего обследовано |
X |
|||
|
число серонегативных |
X |
||||
|
% серонегативных |
X |
||||
Приложение 3
Литература
- Инфекционные болезни у детей. Ред. Д.Марри. М. Практика, 2006 г., с.928.
- Ющук Н.Д., Кулагина М.Т. Дифтерия: клиническое течение, диагностика и лечение. Русский медицинский журнал, 1997.-Т.5,N 4.- с.208-217.
- Всемирная организация здравоохранения: Diphtheria vaccine. Weekly epidemiological record,2006, Vol 81, No 3, p.24-32. http://www.who.int/wer/2006/wer8103.pdf
- Материалы фирмы-производителя реагентов.
- оценка и классификация напряженности иммунитета против дифтерийного токсина после вакцинации;
- контроль иммунитета против дифтерии при некоторых заболеваниях или терапевтических воздействиях, связанных с иммуносупрессией;
- в качестве дополнительного диагностического индикатора при инфекции C. diphtheriae.
Иммунитет и дифтерия: особенности, о которых нельзя забывать
Данное заболевание у взрослых и детей вызывает бактерия булавовидной формы – дифтерийная палочка, носителем которой выступает человек (передается с предметами и пищей, живет в окружающей среде пару месяцев). Особенно плоха в ней природная устойчивость ко всем существующим на данный момент антибиотикам.
Иммунитет дифтерия тоже не вырабатывает даже с десятками лет носительства – просто переходит после успешного купирования острой стадии в латентную форму. Впоследствии больной обычно не заразен, но это зависит от состояния его системы защиты (насколько эффективно она подавляет возбудителя, ослабляя его). Случаи заражения от давно переболевших ею и привитых носителей тоже известны.
Бактерия передается от людей (больных или носителей) людям при прямом и опосредованном контакте и воздушно-капельным путем.
У заболевших впервые отмечаются все признаки острого иммунного ответа:
- боль в горле при глотании;
- набухание шейных и ключичных лимфоузлов;
- отек тканей в задетой области и рядом;
- упадок сил;
- повышение температуры.
Около 95% случаев дифтерии приходится на поражение горла. Оно покрывается серовато-белым сплошным или очаговым налетом, сильно отекает. Случаются также инфекции кожи (особо заразный вариант), пищеварительного тракта, бронхов, легких, половых путей. По масштабам заражения дифтерию делят на:
- локализованную – только глоточные миндалины;
- распространенную – задето и мягкое нёбо;
- токсическую – помимо температуры под 40 0 С, налетом заняты миндалины, задняя стенка пищевода, мягкое и твердое нёбо, включая язычок, наблюдается отек шейной клетчатки, производящий впечатление огромного «зоба», носовое дыхание тоже затруднено или перекрыто, что говорит о захвате и носовых пазух;
- гипертоксическую – пациент без сознания, дыхание затруднено отеком носо- и ротоглотки одновременно, могут наблюдаться судороги и синюшность губ, налетом покрыта почти вся ротовая полость, кроме десен, зубов и губ с кончиком языка;
- геморрагическую – с пурпурой, кровотечениями внутренними (преимущественно в желудке и кишечнике), из носа, зубных лунок, гематомами по всему телу, окрашиванием ранее сероватого налета в алый цвет крови.
Тяжесть симптомов мало зависит от того, насколько активно борется иммунитет против дифтерии. Главная сложность с ее возбудителем состоит в выделении им сильного яда (опасен для клеток всех типов, но особенно нервных). Антитела против него бессильны, а помогающих против самого возбудителя антибиотиков не существует.

У данного заболевания способ терапии существует лишь один – внутримышечные/внутривенные инъекции того же дифтерийного токсина, только лишенного отравляющих свойств (для выработки антител). В тяжелых случаях назначают вспомогательные меры:
- полоскание горла антисептиками;
- прием антибиотиков (от присоединенной инфекции);
- внутривенное введение «Реополиглюкина» (10% одного из полимеров сахара с хлоридом натрия или чистой глюкозой) и/или калиево-глюкозной смеси, альбуминов, очищенной плазмы крови, витамина С, других поддерживающих и детоксикационных растворов.
Дифтерию лечат исключительно в стационаре – не на дому, так как вполне вероятен летальный исход из-за отека горла и асфиксии. При ярко выраженном крупе (тот самый отечный зоб) активность иммунной защиты иногда приходится не просто не повышать, а даже подавлять – чаще всего, назначением преднизолона (кортикостероид, антигистаминное).
https://www.youtube.com/watch?v=channelUCizMOLJDCbB90_XRRp17zCw
Если лечение было успешным, впоследствии можно заняться самостоятельным укреплением подорванного здоровья, хотя серая пленка отторгнется без посторонней помощи за 5-8 суток. Последствий при своевременно начатой терапии тоже не останется.
В период больничного наблюдения (а госпитализации подлежат как пациенты с диагностированной дифтерией, так и те, у кого подозревают ее активное носительство) придется удовлетвориться врачебными назначениями – введением аскорбиновой кислоты, плазмаферезом, другими белками крови.
После выписки стоит уделить внимание восстановлению дыхательной системы, подавлению остаточных очагов воспаления в ней, поскольку иммунитет после дифтерии вырабатывается, но нестойкий и не гарантирующий от нового заражения уже спустя 10 лет после первого эпизода. Для этого идеально подходят:
- ингаляции – раствором 1 ч. л. поваренной соды на 250 мл теплой воды, крепкими (1 ст. л. с горкой на стакан кипятка) отварамитравы чистотела, шалфея, тысячелистника, березовых почек, хвои. Проводить процедуру утром и вечером, по 20 мин., 7-10 суток после отторжения дифтерийного налета;
- спелеотерапия – посещение соляных пещер через 1-2 суток, на протяжении полугода с момента заболевания;
- прогревания – грудной клетки посередине, чуть ближе к ключицам, чем солнечному сплетению (там расположены бронхи);
- посещение оздоровительных санаториев – с пульмонологическим (горы, хвойные леса, естественные пещеры, соляные озера) профилем. Не стоит пока тратить время на грязи, минеральные воды, другие процедуры, предназначенные для терапии обменных патологий и опорно-двигательного аппарата, хотя уж через полгода их актуальность может возрасти.
Терапия острой формы и профилактика заболеваемости дифтерией проводятся одним способом – введением содержащей антидот к ее яду сыворотки. Обычно речь идет о комплексной вакцине АКДС (расшифровывается как адсорбированная коклюшно-дифтерийно-столбнячная сыворотка). В ней содержатся неживые возбудители коклюша и очищенные, инактивированные обычным способом (выдерживание в подогретом формалине) токсины столбнячной и дифтерийной палочек.
Детей до 1 года от нее берегут антитела крови, переданные от матери через плаценту. У взрослых после терапевтического или превентивного введения анатоксина формируется бессимптомное носительство. Определить наличие/отсутствие антител к дифтерийному токсину позволяют исследования нескольких типов.
Стоимость проведения анализа: 550 руб.
Вопросы и ответы
Спермограмма Вопрос: Можно ли сегодня сдать на Спермограмму эякулят при отсутствии близости более 4 дней и принятия алкоголя два дня назад
Ответ: Здравствуйте! Анализ можно сдать до 16 часов.
содержание в моче наркотиков Вопрос: в моче нашли метиловый эфир -наркосодержащее средство,как это определили. Из заключения полиции списала цифры и буквы. Пожалуйста ,помогите разобраться. Очень важно. МДМВ(N)-2201-метиловый эфир -наркотическое средство. А-8-0117 К-8-0117 ХТИ мочи методами методами ИХА ИФА ГХМС .Больше ни чего не показывают.
Ответ: Здравствуйте! MDMB(N) — является синтетическим канабиоидом.
Напряженность иммунитета к дифтерии
https://www.youtube.com/watch?v=https:tv.youtube.com
6.1. Оценка состояния специфического иммунитета населения к дифтерии, столбняку, коклюшу, кори, краснухе, эпидемическому паротиту, полиомиелиту и гепатиту В осуществляется по результатам серологического обследования «индикаторных» групп населения.
6.2. Для оценки фактической привитости и защищенности детей и взрослых от дифтерии и столбняка сыворотку крови исследуют параллельно с дифтерийным и столбнячным антигенными диагностикумами. Защищенными от этих инфекций являются лица, в сыворотках крови которых определяются антитоксические антитела в титре 1:20 и выше.
6.3. При оценке уровня поствакцинального противококлюшного иммунитета, защищенными от коклюша являются лица, в сыворотках крови которых определяются агглютинины в титре 1:160 и выше.
6.4. Серопозитивными к вирусам кори, краснухи и эпидемического паротита являются лица, в сыворотках крови которых определяются специфические антитела на уровне, указанном в соответствующих инструкциях к тест-системам.
6.5. При оценке уровня поствакцинального иммунитета к вирусу гепатита В защищенными являются лица, в сыворотке крови которых определяются антитела к HBsAg в концентрации 10 МЕ/л и более.

6.6. О напряженности коллективного иммунитета к полиомиелиту и качестве вакцинопрофилактики можно судить на основании трех показателей:удельный вес лиц, серопозитивных к вирусам полиомиелита типов 1, 2 и 3 (серопозитивными считаются сыворотки, в которых титр антител равен или выше 1:8; удельный вес серопозитивных результатов рассчитывается на всю группу обследованных сывороток);
удельный вес лиц, серонегативных к вирусам полиомиелита типов 1, 2 и 3 (серонегативными считаются сыворотки, в которых в разведении 1:8 отсутствуют антитела к одному из типов полиовируса; удельный вес серонегативных результатов рассчитывается на всю группу обследованных сывороток);удельный вес серонегативных лиц (отсутствие антител ко всем трем типам вируса) считаются лица, в сыворотках у которых отсутствуют антитела ко все трем типам вируса полиомиелита.
6.7. Результаты серологического обследования контингентов фиксируются в рабочих журналах лабораторий с указанием населенного пункта, организации, фамилии, инициалов, возраста обследуемого и титра антител. Результаты также вносятся в учетные формы (историю развития ребенка (ф. N 112/у), амбулаторную карту больного (ф. N 025/у), карту профилактических прививок (ф. N 063/у), прививочный сертификат и иные учетные формы.
https://www.youtube.com/watch?v=ytadvertiseru
6.8. Выявление в каждой обследуемой группе детей и подростков не более 5% лиц с титром дифтерийных и столбнячных антител менее 1:20 и не более 10% лиц с отсутствием защитных титров дифтерийных и столбнячных антител в группе взрослых служит показателем достаточной защищенности от дифтерии и столбняка.
6.9. Критерием эпидемиологического благополучия при коклюше следует считать выявление не более 10% лиц в обследуемой группе детей с уровнем антител менее 1:160.
6.10. Критериями эпидемиологического благополучия при кори и краснухе принято считать выявление в каждой «индикаторной» группе не более 7% серонегативных лиц.
6.11. Среди привитых против эпидемического паротита доля серонегативных не должна превышать 10%.

6.12. Выявление в каждой обследуемой группе не более 10% серонегативных к каждому из трех серотипов вируса полиомиелита служит показателем достаточной защищенности от полиомиелита.
6.13. Среди привитых против гепатита В процент лиц с концентрацией антител менее 10 МЕ/л не должен превышать 10%.
6.14. При выявлении в какой-либо «индикаторной» группе ниже указанных показателей: более 5% лиц среди детей и подростков и более 10% лиц среди взрослых с титром дифтерийных и столбнячных антител ниже защитного уровня; более 10% лиц с титром противококлюшных антител ниже защитного уровня; более 7% лиц, серонегативных к вирусу кори и краснухе;
более 10% серонегативных среди привитых против эпидемического паротита; более 10% лиц, серонегативных к каждому из трех серотипов вируса полиомиелита; более 10% лиц, серонегативных к вирусу гепатита В, с концентрацией антител к HBsAg менее 10 МЕ/лнеобходимо: провести анализ прививочной документации на выявленных серонегативных лиц для установления факта наличия прививки — сопоставить сведения о прививках во всех учетных формах (карта профилактических прививок (ф.
N 063/у), история развития ребенка (ф. N 112/у), амбулаторная карта больного (ф. N 025/у), рабочие журналы и прочие); оценить условия хранения и транспортирования вакцин, порядок проведения иммунизации; дополнительно проверить состояние иммунитета к дифтерии, столбняку, коклюшу, кори, краснухе, эпидемическому паротиту, полиомиелиту и гепатиту В у лиц того же возраста в количестве не менее 100 человек, но в 2 других коллективах той же организации здравоохранения, где выявлен высокий удельный вес серонегативных лиц; привить выявленных серонегативных лиц в соответствии с действующими нормативными документами.
6.15. Если после дополнительного обследования количество незащищенных к этим инфекциям будет превышать приведенные критерии, следует провести проверку наличия прививок у лиц тех же возрастных групп с высокой долей серонегативных, медицинское обслуживание которых осуществляется данной организацией здравоохранения с целью установления фальсификации прививок. Выявленных непривитых лиц привить в соответствии с действующими нормативными документами.

6.16. Материалы серологического мониторинга состояния коллективного иммунитета обобщаются по организациям разного типа, поликлиникам, району, городу (районному центру) и субъекту Российской Федерации в целом (прилож.2, табл.3, 4, 5, 6). Далее по каждой инфекции результаты серологического обследования сопоставляют с показателями заболеваемости и уровнем охвата прививками, что позволит подтвердить официальные данные об иммунизации населения или выявить несоответствие охвата прививками уровню коллективного иммунитета.
6.17. Динамическое слежение за состоянием иммунитета населения к инфекциям, управляемым средствами специфической профилактики, позволяет своевременно установить признаки эпидемиологического неблагополучия. Прогноз эпидемиологической ситуации по каждой из наблюдаемых инфекций считается неудовлетворительным, если выявляется тенденция к увеличению доли серонегативных.
6.18. При выявлении на какой-либо территории первых прогностических признаков, свидетельствующих о приближении ухудшения эпид-ситуации по любой из рассматриваемых инфекций, принимаются управленческие решения, направленные на увеличение уровня иммунной прослойки среди населения.
А. П. Подаваленко
Харьковский институт усовершенствования врачей, кафедра эпидемиологии и медпаразитологии
Расширенная Программа иммунизации /РПИ/ служит основным инструментом управления эпидемическим процессом дифтерии в глобальном масштабе. Для стран Европы ВОЗ установила 95%-й уровень охвата прививками детей, подростков и взрослых, относящихся к категории повышенного риска заражения [2]. Условно состояние иммунопрофилактики /ИП/ оценивают по записи о произведенных прививках и суммированным показателям охвата ими разных групп населения. Такая информация является формальной и не отражает фактической защищенности.
Уже с 60-х годов на территориях республик бывшего СССР проводили выборочные серологические исследования, которые помогли определить динамику формирования противодифтерийного и противостолбнячного иммунитета населения. В дальнейшем были разработаны научно-исследовательские программы по слежению за состоянием коллективного иммунитета населения к инфекциям, управляемым средствами специфической профилактики.
Мониторинг результатов выборочного серологического обследования показал, что доля незащищенных в разных группах взрослого населения колеблется в значительных пределах [1]. Выявление антител к дифтерийному и столбнячному компонентам ассоциированных вакцин в защитных и больших титрах должно определять целесообразность освобождения значительной части населения от необоснованной иммунизации, которая может оказаться и вредной.
https://www.youtube.com/watch?v=ytaboutru
Известно, что успех иммунопрофилактики дифтерии и столбняка зависит и от качества выполняемых прививок, т. е. вида вакцин, дозы, интервала и техники введения. Такое направление иммунопрофилактики отражено и в рекомендациях ВОЗ по контролю за выполнением РПИ в странах Европы и мира, поставившей задачу достичь 90%-ного уровня иммунности [2].
В период эпидемиологического благополучия по дифтерии серологическое наблюдение выборочного масштаба себя оправдало, отражая наиболее важную сторону эпиднадзора. Вероятно, и в период эпидемии результаты сероконтроля должны определять тактику иммунопрофилактики. Более того, в период эпидемии дифтерии иммунные и восприимчивые лица «перемешаны».
С 1991 года в Украине начали проводить «иммунокорригирующие» профилактические прививки взрослому населению и детям, которые имели нарушения в схеме календаря. В 1995—1996 гг. практически все регионы страны провели туровую массовую иммунизацию населения против дифтерии. Иммунизации подлежала возрастная группа от 16 до 59 лет.
В связи с вышеизложенным, целью настоящей работы явилось изучение состояния иммунитета к дифтерийному и столбнячному анатоксинам у студентов как одной из наиболее пораженной декретированной категории взрослого населения. Именно в силу повышенного риска заражения и была взята под наблюдение группа студентов в количестве 131 человека.
Формирование группы для серологического обследования осуществлялось на основе кластерной выборки. При подборе репрезентативной и контрольной групп руководствовались данными о прививках, внесенных в ф. 63. Лица, не привитые против дифтерии и столбняка, к исследованию не привлекались. Антитоксический противодифтерийный и противостолбнячный иммунитет определяли в РПГА с активностью гемдиагностикума дифтерийного 1:6400, столбнячного 1:1280.
Анализы
Прогноз дифтерии
На прогноз дифтерии оказывает влияние вирулентность возбудителя, возраст больного, его иммунный статус, локализация и распространенность местных изменений, тяжесть течения заболевания, сроки установления диагноза и начала соответствующего лечения, адекватный уход за больным.
От 30 до 50% больных во времена, когда дифтерийный антитоксин еще не использовался, и не было соответствующих антибиотиков, умирали от дифтерии. Особенно большая смертность регистрировалась у детей в возрасте до 4-х лет, причиной которой являлся дифтерийный круп. Сегодня от дифтерии умирает не более 5% больных, летальный исход у которых обусловлен преимущественно миокардитом.
При токсической форме дифтерии прогноз более серьезный, чем при локализованной или распространенной формах заболевания. Вакцинированная часть населения реже подвержена риску заболевания, заболевание у них протекает легко и редко дает осложнения.
Большое число непривитых в организованных коллективах увеличивает вероятность вспышек токсикогенных форм дифтерии. Защитит от заболевания прививка.

У 5 — 10% выздоравливающих лиц (реконвалесцентов) возбудители дифтерии длительно персистируют в носоглотке.
Рис. 1. На месте внедрения дифтерийных палочек (входных ворот) на поверхности слизистых оболочек образуются фибринозные пленки. Чем больше их распространенность, тем тяжелее протекает заболевание.
Острая сердечно-сосудистая недостаточность, обусловленная инфекционно-токсическим шоком, острая недостаточность надпочечников и паралич сердечной мышцы являются причинами смерти больного на первой неделе заболевания, миокардит — на 2 — 3 неделе заболевания, паралич дыхательных мышц и диафрагмальных мышц — на 4 — 8 неделе заболевания.
В связи с возможностью развития поздних осложнений к прогнозу заболевания у ребенка и взрослого следует подходить осторожно. Закупорка дыхательных путей дифтерийными пленками может произойти совершенно внезапно. При ненадлежащем уходе за маленькими детьми вероятность смертельного исхода у них значительно возрастает.
Прогноз дифтерии во многом зависит от формы заболевания. Осложнения часто развиваются при токсической форме, реже — при распространенных формах заболевания. Защищает от дифтерии антитоксической иммунитет и накопившиеся в крови больного антитела к возбудителю.
Прогноз дифтерии
Противодифтерийный иммунитет в половине случаев сохраняется в среднем в течение одного года. У второй половины больных, перенесших заболевание, формируется стойкий иммунитет. Повторные случаи дифтерии регистрируются редко — в 5 — 7% случаев.
Защищает от дифтерии антитоксический иммунитет, формирование которого связано с накоплением в крови антитоксина, в меньшей степени — антимикробные антитела. Антитоксин новорожденным передается через плаценту от матери. Антитоксин у взрослых накапливается в результате «бытовой» иммунизации. Антитоксины появляются после перенесенной дифтерии и при бактерионосительстве.
Наличие или отсутствие противодифтерийного иммунитета устанавливается при помощи реакции Шика. В случае отрицательной реакции говорят о невосприимчивости к дифтерии. Реакцию Шика сегодня используют только по эпидпоказаниям.
Дифтерийный токсин блокирует синтез белка в клетках млекопитающих, в результате чего они погибают. Это свойство токсина лежит в основе реакции по определению титра (количества) противодифтерийных антител в крови человека. Уровень антител в титре 0,1 МЕ/мл гарантирует надежную защиту от заболевания.
Рис. 2. Активная иммунизация дифтерийным анатоксином, который входит в состав АКДС-вакцины, — эффективная профилактика заболевания.
Антитела к дифтерийному анатоксину (Суммарные антитела к возбудителю дифтерии Corynebacterium diphtheriae), противодифтерийные антитела, Anti-Corynebacterium diphtheriae antibodies)
10 мМЕ/мл – для др. категорий
100 мМЕ/мл – для групп риска
При наличии защитного титра антител в случае контакта с больным или при опасности заражения специфическую профилактику можно не проводить.
Интенсивность клеточного поствакцинального иммунитета оценивают с помощью внутрикожных проб с аллергенами. Используется внутрикожная проба Манту с туберкулином. Нормергическая реакция у вакцинированных БЦЖ проявляется через 24-72 часа, регистрируется на 3-ий день и проявляется папулой бледно-розового цвета, без чётких контуров, диаметром 5-17 мм у детей и 5-21 мм у взрослых.
^ Другие показатели качества иммунизации: показатели своевременности проведения прививок в установленные сроки, частота медицинских противопоказаний, показатель среднего расхода вакцины на одну прививку, эпидемиологическая и экономическая эффективность иммунизации.

2.7. Побочные явления при вакцинации. К побочным явлениям относятся поствакцинальные реакции и поствакцинальные осложнения.
2.7.1. Поствакцинальные реакции — изменения функционального состояния организма, связанные с вакцинацией и не выходящие за пределы физиологической нормы. Суть поствакцинальных реакций – мобилизация защитных физиологических функций организма, связанная с формированием специфического иммунитета. Степень выраженности и длительность поствакцинальных реакций зависит от:
- свойств препарата (природы вакцины, степени её очистки, дозы). Наиболее реактогенны инактивированные вакцины, вводимые п/к; наименее реактогенны – ОПВ и живые вакцины, вводимые н/к.
Поствакцинальные реакции на инактивированные вакцины, как правило, однотипны, обычно развиваются рано (в течение нескольких часов), их проявления кратковременные.
Поствакцинальные реакции на живые вакцины специфичны, обычно проявляются в мягкой форме и не вызывают серьёзных расстройств жизнедеятельности организма. При введении живых вакцин поствакцинальные реакции не могут проявляться раньше 4-го дня и более чем через 12-14 дней после введения коревой и 30 дней после введения ОПВ и паротитной вакцины.
- индивидуальной чувствительности организма и возраста привитого.
Различают местные и общие поствакцинальные реакции.
Местные реакции возникают на месте введения препарата, для живых вакцин не оцениваются. Появляются через 1-2 суток, наблюдаются 2-8 суток, у некоторых привитых вакцинами, сорбированными на адъювантах, в месте введения может наблюдаться безболезненное уплотнение, медленно рассасывающееся до 40 суток.
— слабые — гиперемия, инфильтрат до 4,9 см,
— средние — инфильтрат диаметром 5-7,9 см с регионарным лимфангоитом, без лимфаденита,
— сильные— инфильтрат диаметром 8 см и более или наличие лимфангита с лимфаденитом, тяжёлые гнойные абсцессы либо отёк в месте введения вакцины.
^ Общие реакции проявляются в виде повышения температуры, общего недомогания, головной боли, головокружения, кратковременного обморочного состояния, тошноты, рвоты, полиаденопатии, катаральных явлений в носоглотке, конъюнктивита, артралгии, артрита, сыпи, гипотонии. Умеренное недомогание у детей после прививки проявляется большей капризностью.
— слабые – t до 37,9 0 С,
— сильные — t выше выше 40 0 С.
Общие реакции возникают у части привитых, максимальная выраженность наблюдается через 9-12 часов, затем в течение 36-48 часов температура постепенно снижается до нормальной, восстанавливается общее состояние организма.
Слабые поствакцинальные реакции у лиц, не имеющих противопоказаний к вакцинации и при правильном проведении прививок, не носят патологического характера и не требуют терапевтического вмешательства. В остальных случаях проводится симптоматическая терапия.
2.7.2. Поствакцинальные осложнения — клинические проявления стойких патологических (функциональных и морфологических) изменений в организме, связанные с вакцинацией, выходящие за пределы физиологических колебаний и не связанные с формированием иммунитета.
Поствакцинальные осложнения проявляются в пределах 4 недель после иммунизации, лишь после БЦЖ остеомиелиты могут проявляться даже через 14 месяцев после вакцинации.
Виды поствацинальных осложнений.
- Аллергические реакции на компоненты вакцины:
— кожные сыпи, обычно крапивница, часто после коревой вакцины, АКДС-вакцины, антирабической вакцины;
— отёки.
- общие:анафилактический шок — аллергическая реакция немедленного медиаторного типа, развивается в сенсибилизированном организме при повторном парентеральном введении чужеродного белка сразу после введения (через несколько секунд, минут) или в течение нескольких часов. Анафилактический шок характеризуется проявлением резкого возбуждения с последующим угнетением ЦНС, резким падением артериального давления — коллапсом, иногда сопровождается судорогами, бронхоспазмом, аллергической сыпью, кишечными симптомами; может наступить смерть.
Осложнения, связанные с повышенной чувствительностью квведённому препарату представляют наибольшую опасность, поскольку прогнозировать их возможное развитие у конкретного пациента в подавляющем большинстве случаев не представляется возможным. Поэтому медицинский персонал, проводящий вакцинацию, должен иметь набор медикаментов для оказания неотложной помощи.
- Вовлечение в процесс различных систем и органов:
- поражение ЦНС (неврит, энцефалит, менингоэнцефалит);
- поражение костей (остеомиелит);
- специфические осложнения со стороны органа, который является объектом поражения при естественной инфекции: при гепатитах — печёночные осложнения, при полиомиелите — симптомы повреждения двигательных нейронов.
Первое место в структуре поствакцинальных осложнений (до 60% всех осложнений) занимают осложнения после АКДС-вакцинации. Предполагают, что широкое использование бесклеточного коклюшного компонента приведёт к значительному снижению этих осложнений.
- Ложные поствакцинальные осложнения.Появление клинических симптомов после введения вакцины вовсе не означает, что именно вакцина вызвала эти симптомы. Наиболее частой причиной возникновения ложных поствакцинальных осложнений является провоцирующее действие вакцин. При этом прививки являются не причиной, а скорее условием, благоприятствующим развитию указанных процессов.
- Интеркурренная инфекция, возникшая у привитого в раннем поствакцинальном периоде, может утяжелить поствакцинальные реакции или способствовать появлению поствакцинальных осложнений. Поэтому следует помнить о важности предупреждения инфицирования в раннем постпрививочном периоде, когда поствакцинальный иммунитет ещё не сформировался.
- Обострение хронических заболеваний после вакцинации. Описаны случаи, когда после вакцинации происходило обострение ревматизма, бронхиальной астмы, туберкулёза, хронической дизентерии, гепатита, эпилепсии.
- Возникновениеаутоиммунных расстройств у привитых связано с феноменом антигенной мимикрии и наличием перекрёстных антигенных структур между вакциной и собственными компонентами организма.
- Инфекционное заболевание у привитого, от которого в анамнезе он был привит.Иногда люди заболевают инфекциями, от которых были привиты, но, как правило, переносят их легко. Причиной заболеваний в данном случае может являться отсутствие формирования поствакцинального иммунитета или его недостаточная напряжённость. Это, в свою очередь, может быть связано с индивидуальными особенностями пациента, неправильным его поведением в поствакцинальном периоде, нарушениями правил хранения вакцины (особенно актуально для живых вакцин).

Причины поствакцинальных осложнений.
- Качество вакцинного препарата.
— токсическим действием вакцины (инактивированные вакцины);
— вакцинальным инфекционным процессом (живые вакцины);
— сенсибилизацией к одной из добавок к вакцинам (тиомерсал, фенолы, альбумин, глицин, неомицин);
https://www.youtube.com/watch?v=ytpressru
— реверсией вирулентных (живые вакцины) или токсигенных (анатоксины) свойств.
- Проведение профилактических прививок без учёта медицинских противопоказаний. Типичные ошибки, которые приводят к поствакцинальным осложнениям: проведение прививки на фоне недиагностированного заболевания, несоблюдение интервала между перенесённым заболеванием и прививкой, игнорирование необычных и тяжёлых реакций на предыдущие прививки, состояние повышенной аллергической чувствительности, которое не всегда выявляется при обследовании.
- Неправильное хранение вакцины.Нарушение температурного режима хранения вакцин не только сопровождается снижением их эффективности, но может привести к повышению реактогенности. Так, хранение сорбированных препаратов при высокой температуре и их замораживание приводит к десорбции антигенов. Введение такого препарата, ставшего несорбированным или сорбированным частично, будет сопровождаться быстрым поступлением антигенов в систему циркуляции, что у лиц с высоким уровнем антител может привести к развитию аллергических реакций.
- Неправильная дозировка и приготовление вакцины:

— введение препарата в большем объёме; при этом развиваются тяжёлые токсико-аллергические реакции, вплоть до летального исхода.
— плохое перемешивание сорбированного препарата перед введением;
— использование неправильного растворителя. В качестве растворителей вакцин могут использоваться стерильная вода, физиологический раствор, протеиновый раствор, что указывается в наставлении по применению. Для разведения живых вакцин применяют растворители, которые не содержат консервантов и веществ, которые могут инактивировать живые микроорганизмы.
- Нарушение правил асептики и контаминация вакциныприводят к развитию нагноительного процесса в месте введения. Для каждой инъекции необходимо использовать только одноразовые шприцы и иглы, чтобы предупредить передачу парентеральных вирусных гепатитов, ВИЧ-инфекции.
- Нарушение техники вакцинации. Диаметр и длина иглы зависят от способа введения вакцины. Подкожное введение вакцин, разведённых для накожной аппликации или внутрикожного введения, обычно ведёт к развитию абсцесса, при этом часто наблюдается вовлечение в процесс лимфоузлов, в ряде случаев заканчивающееся развитием гнойных лимфаденитов (часто при неправильном введении БЦЖ).
- Индивидуальная реакция пациента. В возникновении поствакцинальных осложнений важную роль играют особенности иммунореактивности и индивидуальная чувствительность.
1. Область применения
1.1. В методических указаниях изложены основные принципы организации и осуществления серологического мониторинга состояния коллективного иммунитета к инфекциям, управляемым средствами специфической профилактики (дифтерия, столбняк, коклюш, корь, краснуха, эпидемический паротит, полиомиелит, гепатит В).
1.2. Настоящие методические указания предназначены для специалистов органов, осуществляющих государственный санитарно-эпидемиологический надзор, и специалистов лечебно-профилактических организаций.
Дифтерия и иммунитет: взаимодействие
- боль в горле при глотании,
- набухание шейных и ключичных лимфоузлов,
- отек тканей в задетой области и рядом,
- упадок сил,
- повышение температуры.
- локализованную – только глоточные миндалины,
- распространенную – задето и мягкое нёбо,
- токсическую – помимо температуры под 40 0С, налетом заняты миндалины, задняя стенка пищевода, мягкое и твердое нёбо, включая язычок, наблюдается отек шейной клетчатки, производящий впечатление огромного «зоба», носовое дыхание тоже затруднено или перекрыто, что говорит о захвате и носовых пазух,
- гипертоксическую – пациент без сознания, дыхание затруднено отеком носо- и ротоглотки одновременно, могут наблюдаться судороги и синюшность губ, налетом покрыта почти вся ротовая полость, кроме десен, зубов и губ с кончиком языка,
- геморрагическую – с пурпурой, кровотечениями внутренними (преимущественно в желудке и кишечнике), из носа, зубных лунок, гематомами по всему телу, окрашиванием ранее сероватого налета в алый цвет крови.
Тяжесть симптомов мало зависит от того, насколько активно борется иммунитет против дифтерии. Главная сложность с ее возбудителем состоит в выделении им сильного яда (опасен для клеток всех типов, но особенно нервных). Антитела против него бессильны, а помогающих против самого возбудителя антибиотиков не существует.
Возбудитель дифтерии, общая характеристика. Отличия от непатогенных коринебактерий. Механизмы патогенеза. Методы микробиологической и молекулярно-биологической диагностики дифтерии.
2.1. Проведение серологического мониторинга позволяет обеспечить непрерывный процесс объективной оценки состояния специфического поствакцинального иммунитета к возбудителям инфекций, управляемых средствами специфической профилактики, в «индикаторных» группах населения и группах риска и является обязательным элементом эпидемиологического надзора за дифтерией, столбняком, коклюшем, корью, краснухой, эпидемическим паротитом, полиомиелитом и гепатитом В, поскольку эпидемиологическое благополучие в отношении указанных инфекций определяется состоянием поствакцинального иммунитета.
https://www.youtube.com/watch?v=ytcreatorsru
2.2. Целью серологического мониторинга является оценка уровня фактической защищенности от инфекций отдельных лиц, коллективов и населения в целом, а также оценка качества прививочной работы на конкретной территории и в конкретной организации здравоохранения.

2.3. Серологический мониторинг включает: подбор «индикаторных» групп населения, состояние специфического иммунитета которых позволяет экстраполировать полученные результаты на население обследуемой территории в целом; организацию и проведение серологических исследований сывороток крови привитых людей (в «индикаторных» группах населения);
2.4. «Индикаторные» группы населения включают лиц, имеющих документально подтвержденный прививочный анамнез. При этом срок, прошедший от последней прививки до обследования на наличие дифтерийных и столбнячных антител, коклюшных агглютининов, антител к вирусам кори, краснухи, эпидемического паротита, полиомиелита, гепатита В должен составлять не менее 3 месяцев.Введение «индикаторных» групп позволяет унифицировать формы и методы анализа прививочной работы.
2.5. Организация и проведение серологического мониторинга состояния коллективного иммунитета населения осуществляется организациями здравоохранения и органами, осуществляющими государственный санитарно-эпидемиологический надзор.
2.6. Проведение серологического мониторинга состояния коллективного иммунитета оформляется постановлением Главного государственного санитарного врача по субъекту Российской Федерации, в котором по согласованию с органами управления здравоохранением определяются территории, время (график), контингенты и численность групп населения, подлежащих обследованию, определяются микробиологические лаборатории для проведения исследований, а также лица, ответственные за организацию и проведение этой работы.
В развитие постановления Главного государственного санитарного врача по субъекту Российской Федерации, издается приказ органа управления здравоохранением субъекта Российской Федерации.Проведение серологического мониторинга ежегодно включается в планы работы территориальных органов Роспотребнадзора и организаций здравоохранения.
Характеристика С.diphtheriae
Полиморфные прямые или слегка изогнутые палочки (0,3-0,8х1,5-8 мкм), иногда с булавовидными концами (от греч. korinе — булава) – зерна волютина. Располагаются в виде буквы «V».
Грамположительные. Имеют микрокапсулу. Неподвижны. Спор не образуют
Факультативные анаэробы. Растут на средах с добавлением сыворотки или крови. Выделяют 4 биовара: gravis, mitis, intermedius, belfanti.
цистиназная активность (проба Пизу) – положительная
уреазная активность (проба Закса) – отрицательная
О-антиген-общий с микобактериями и нокардиями
К-антиген– несколько десятков сероваров
Антигенный состав дифтерийной палочки неоднороден и её серологическая классификация не общепринята.
Факторы патогенностиC.diphtheriae
Экзотоксин (гистотоксин) – нарушая синтез белка, поражает клетки миокарда, надпочечников, нервных ганглиев
Гликолипид – нарушает фагоцитоз
https://www.youtube.com/watch?v=ytcopyrightru
Отличия от непатогенных коринебактерий.
1) В мазке патогенные располагаются буквой V, если беспорядочно – условно патогенные.
Патогенные:Глюкоза , крахмал -, цистиназа , уреаза -;
НЕпатогенные:глюкоза -, крахмал — , цистиназа — , уреаза ;
а) предварительная микроскопия материала по Леффлеру или Нейсеру. По Леффлеру – голубые с более синими концами, по Нейсеру – желтые с коричневыми окончаниями.
б) посев материала на 2 группы сред: среда без телурита и сывороточный телуритовый агар.

в) быстрая идентификация по сокращенному варианту.
г) проба на токсигенность (их 3): 1) реакция преципитации в агаровом геле; 2) реакция коагглютинации со стафилококковым АТ диагностикумом; 3) нейтрализации у животных.
Основной фактор патогенности (дифтерия — токсикоинфекция)
Фрагмент В — рецепторная функция
Фрагмент А — блокирует синтез белка на стадии элонгации (наращивания) полипептидной цепи на рибосомах, действуя на фермент трансферазу
Рецепторы к токсину на клетках миокарда, надпочечниках, почках, нервных ганглиях
Выработка токсина кодируется умеренным ДНК-бактериофагом, имеющим ген toх , который лизогенизирует бактерию (т.е. токсин вырабатывают только лизогенные бактерии).
УстойчивостьC.diphtheriaeво внешней среде
Достаточно высока, что позволяет е сохраняться несколько дней на предметах (на игрушках – до 15 дней) и в воде. Хорошо переносит высушивание – в пыли до 5 месяцев
Чувствительна к дезинфектантам.
В очаге болезни обязательна дезинфекция
Источник инфекции →Человек (больной или носитель токсигенного штамма)
Основной механизм передачи→ Аэрозольный (воздушно-капельный)

Дополнительный механизм передачи → Контактный (в том числе и непрямой)
Патогенез и клиника дифтерии
В месте проникновения возбудителя (в зеве, гортани, реже — в других органах) образуется фибринозная пленка.
Интоксикация — поражение сердечно-сосудистой, кортикоадреналовой систем и периферических нервов.
В нервной ткани токсин вызывает демиелинизацию нервных волокон и, как результат – развитие парезов и параличей
Естественный иммунитет. Восприимчивость зависит от уровня антитоксического иммунитета. Наиболее восприимчивы не привитые дети до 5 лет. При снижении уровня антитоксического иммунитета могут болеть взрослые.
антитоксический: IgG и IgM к фрагменту В гистотоксина.

антибактериальный иммунитет малопротективен, носит также и клеточный характер
В довакцинальный период (до 1955 года) дифтерия имели широкое эпидемическое распространение среди детей до 5 лет с летальностью 40-60%. С началом вакцинации заболеваемость и смертность резко снизилась. В РБ с 1990 по 1998 год заболели 1028 человек и 29 умерли. Рост был в 1994 г (230 случаев), 1995г (332 случая). В 1996 году была проведена массовая вакцинация (7 млн.). Это снизило заболеваемость. В 2003 году заболело 6, в 2004 – 15, 2005 – 11.
Этиотропная терапия дифтерии
антитоксическая сыворотка(её введение необходимо начинать как можно раньше, пока токсин не связался с тканью миокарда и нервной системы),
антибиотики (b-лактамные, тетрациклины, хинолоны; носителей санируют эритромицином).
выявление и изоляция больных для лечения
дезинфекция игрушек, которыми пользовались больные дети
Плановое введение анатоксина (в том числе входящего в вакцины АКДС и АДС)
при необходимости сохранения антитоксического иммунитета у взрослых необходима ревакцинация анатоксином каждые 10 лет
Как повысить во время и после лечения?
- полоскание горла антисептиками,
- прием антибиотиков (от присоединенной инфекции),
- внутривенное введение «Реополиглюкина» (10% одного из полимеров сахара с хлоридом натрия или чистой глюкозой) и/или калиево-глюкозной смеси, альбуминов, очищенной плазмы крови, витамина С, других поддерживающих и детоксикационных растворов.
- ингаляции – раствором 1 ч. л. поваренной соды на 250 мл теплой воды, крепкими (1 ст. л. с горкой на стакан кипятка) отварами травы чистотела, шалфея, тысячелистника, березовых почек, хвои. Проводить процедуру утром и вечером, по 20 мин., 7-10 суток после отторжения дифтерийного налета,
- спелеотерапия – посещение соляных пещер через 1-2 суток, на протяжении полугода с момента заболевания,
- прогревания – грудной клетки посередине, чуть ближе к ключицам, чем солнечному сплетению (там расположены бронхи),
- посещение оздоровительных санаториев – с пульмонологическим (горы, хвойные леса, естественные пещеры, соляные озера) профилем. Не стоит пока тратить время на грязи, минеральные воды, другие процедуры, предназначенные для терапии обменных патологий и опорно-двигательного аппарата, хотя уж через полгода их актуальность может возрасти.
Возбудитель дифтерии, общая характеристика. Отличия от непатогенных коринебактерий. Механизмы патогенеза. Методы микробиологической и молекулярно-биологической диагностики дифтерии.
3.1. Материалом для исследования служит сыворотка крови, выявленные антитела в которой являются источником информации об уровне иммунитета к возбудителям инфекций, управляемым средствами специфической профилактики.
3.2. Используемые методы исследования сывороток должны быть безвредными, специфичными, чувствительными, стандартными и доступными для массовых обследований.
3.3. Для проведения серологических исследований сывороток крови в Российской Федерации применяются: реакция пассивной гемагглютинации (РПГА) — для выявления антител к вирусу кори, дифтерийному и столбнячному анатоксинам; реакция агглютинации (РА) — для выявления агглютининов коклюшного микроба; иммуноферментный анализ (ИФА) — для выявления антител к вирусам кори, краснухи, эпидемического паротита, гепатита В, а также возбудителя коклюша; реакция нейтрализации цитопатического действия вируса в культуре клеток ткани (макро- и микрометод) — для выявления антител к вирусам полиомиелита.
3.4. Для проведения серологических исследований должны использоваться зарегистрированные в Российской Федерации диагностикумы и тест-системы.
4.1. При формировании «индикаторных» групп населения, подлежащих серологическому обследованию, следует придерживаться следующих принципов.
4.1.1. Единство места получения прививки (организация здравоохранения, детское дошкольное учреждение, школа и другие организации, где проводились прививки).Этот принцип формирования групп позволяет выявить организации с низким качеством прививочной работы, а при последующем тщательном расследовании определить конкретные ее недостатки (нарушение правил хранения, транспортирования вакцин, фальсификацию прививок, их несоответствие срокам и схемам существующего календаря профилактических прививок, технические ошибки и др.).

4.1.2. Единство прививочного анамнеза.Обследуемая группа населения должна быть однородной, для чего необходим отбор лиц с одинаковым числом прививок и сроком от момента проведения последней прививки.
4.1.3. Сходство эпидемиологической ситуации, в условиях которой формируются обследуемые группы.Для осуществления требований этого принципа формирование групп проводится из коллективов, в которых в течение одного года и более не регистрировались случаи заболеваний дифтерией, коклюшем, корью, краснухой, эпидемическим паротитом, гепатитом В.
4.2. Отбор контингентов для обследования начинается с определения территорий.Границы территории определяются сферой обслуживания той или иной организацией здравоохранения. Это может быть отдельный организованный коллектив детей и взрослых, врачебный участок, населенный пункт, приписанный к фельдшерско-акушерскому пункту, территория обслуживания одной поликлиники.
4.3. Серологический мониторинг целесообразно проводить в первую очередь на крупных административных территориях субъектов Российской Федерации (в городах, районных центрах) — ежегодно. Каждый год в обследование должны включаться разные районы и поликлиники города (районного центра). Периодичность их обследования должна составлять 6-7 лет (по графику).
4.4. Для формирования «индикаторной» группы следует выбрать 4 коллектива обследуемых одного возраста (по 2 коллектива от 2 организаций здравоохранения), не менее 25 человек в каждом коллективе, то есть в каждой «индикаторной» группе должно быть не менее 100 человек.
4.5. Перед проведением серологического обследования отобранных в «индикаторную» группу лиц (детей и взрослых) медицинские работники должны провести разъяснительную работу, в том числе с родителями обследуемых детей, о целях проверки у них напряженности поствакцинального иммунитета к инфекциям, управляемым средствами специфической профилактики.
4.6. Сыворотки крови взрослых для исследования могут быть взяты на станциях переливания крови.Порядок сбора, транспортирования и хранения сывороток крови определен в прилож.1.
Антитела к дифтерийному анатоксину (Суммарные антитела к возбудителю дифтерии Corynebacterium diphtheriae), противодифтерийные антитела, Anti-Corynebacterium diphtheriae antibodies)
Приложение 1
1. Техника взятия и первичная обработка крови
Капиллярную кровь берут из пальца в асептических условиях. Перед взятием крови кисть руки пациента согревают горячей водой, затем насухо вытирают чистым полотенцем. Палец, протерев 70°-м спиртом, прокалывают стерильным скарификатором одноразового пользования. Кровь в объеме 1,0-1,5 мл собирают непосредственно через край стерильной одноразовой центрифужной пробирки с пробкой (или в специальные микропробирки для взятия капиллярной крови).
После взятия крови место укола смазывают 5%-м раствором йода.Пробирку следует пронумеровать и приложить к ней этикетку с указанием регистрационного номера, фамилии, инициалов, даты взятия крови.Для получения сывороток пробирку с кровью ставят в кабинете, где проводился забор крови, в наклонном (под углом 10-20°) положении при комнатной температуре на 20-30 мин для образования сгустка, после чего пробирку с кровью встряхивают для отделения сгустка от стенки пробирки.
Составляется список обследованных лиц, в котором указываются город (район), номер детского дошкольного учреждения, группы, школы, класса, номер среднего специального учреждения, группы, название вуза, факультета, группы, регистрационный номер, фамилия, имя пациента, дата рождения, дата прививок против дифтерии, столбняка, кори, краснухи, эпидемического паротита, полиомиелита и гепатита В, дата взятия крови, подпись ответственного лица.
Пробирки вместе со списками направляют в клинико-диагностическую лабораторию ЛПО, где пробирки с кровью оставляют на ночь в холодильнике при температуре 4-8 °С.После отделения сыворотки от сгустка (пробирки обводят по внутренней поверхности стерильной пастеровской пипеткой) ее центрифугируют при 1000-1200 об.
/мин в течение 15-20 мин. Затем сыворотку осторожно переливают или отсасывают пипеткой с грушей в стерильные центрифужные (пластиковые) пробирки или эппендорфы с обязательным переносом на них этикетки с соответствующей пробирки.В лаборатории сыворотки (без сгустка) до исследования можно хранить в холодильниках при температуре (5±3) °С в течение 7 дней.
При более длительном хранении сыворотка должна быть заморожена при -20 °С. Не допускается повторное замораживание размороженной сыворотки. Собрав необходимое количество сывороток, их отправляют в лабораторию ФБУЗ «Центр гигиены и эпидемиологии» Роспотребнадзора в субъекте Российской Федерации на исследование.
2. Транспортирование образцов сыворотки (крови)
Перед транспортированием собранного материала из района обследования очень важно принять меры предосторожности: проверить наличие собранной информации, прочно закрыть пробирки пробкой, расположить пробы согласно их номерам и пр. На месте сбора следует хранить списки обследованных лиц. Для транспортирования сыворотки крови используют термоконтейнеры (сумки холодильники).
При транспортировании и хранении крови в зимнее время года необходимо создать условия, при которых не происходит её замораживание.При пересылке проб железнодорожным или воздушным транспортом лаборатории необходимо известить (по телефону, телеграммой) о номере поезда (рейса), дате и времени отправки и прибытия, количестве проб и пр.
Приложение 2
Таблица 1
Таблица 2
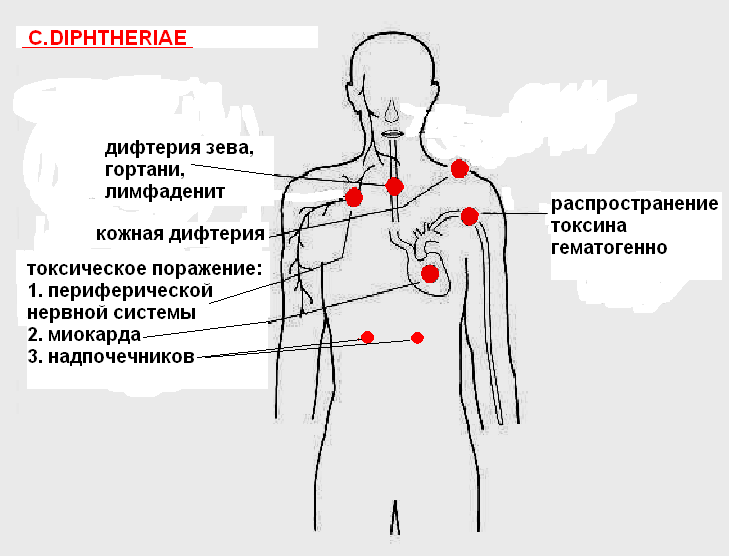
Таблица 3
Таблица 4
Таблица 5
Таблица 6
https://www.youtube.com/watch?v=https:accounts.google.comServiceLogin
Приложение 3