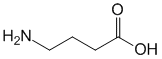
- Диета при аутоиммунном тиреоидите щитовидной железы
- Причины аутоиммунного тиреоидита
- Инициирование
- Частые симптомы
- Народные рецепты и диеты
- Какие подходы к лечению?
- Этиология АИТ
- Прогноз выздоровления
- Возможные опасные последствия
- Энцефалопатия
- Микседема
- Бесплодие
- Микседема
- Возможные опасные последствия
- Профилактика
- Статистика
- Диагностические мероприятия
- Анализ крови на ТТГ
Диета при аутоиммунном тиреоидите щитовидной железы
В официальной медицине эту болезнь также именуют тиреоидитом Хасимото (Хашимото – в разной транскрипции), по имени японского врача, впервые описавшего её в начале 20-го века. Согласно статистике она наблюдается всего у 4% населения земного шара, при этом явные симптомы аутоиммунного тиреоидита можно наблюдать всего у 1%.
В большинстве случаев это заболевание передается по наследству от ближайших родственников и нередко сопровождается иными аутоиммунными нарушениями: могут наблюдаться диффузный зоб, алопеция, миастения, коллагеноз и пр. При этом зачастую для аутоиммунного тиреоидита нужны факторы, провоцирующие его развитие – к ним относят любые ситуации, при которых нарушается целостность структуры щитовидки:
- воспалительный процесс;
- проникновение инфекции;
- повреждение щитовидной железы ввиду травмы или в процессе операции.
Также врачи не исключают значимой роли у таких факторов как колебания уровня йода – от серьезного дефицита до переизбытка, попадание человека в зону радиоактивных излучений или пребывание в месте с неблагоприятными экологическими условиями.
Если рассматривать анализы пациента, у которого был диагностирован аутоиммунный тиреодит, то в них будет замечен сниженный синтез тиреоидных гормонов, что становится причиной повышения уровня ТТГ. При этом врач может увидеть тиреотоксикоз, однако он будет временным: хроническим состоянием при аутоиммунном тиреоидите является гипотиреоз. Кроме того, в крови больного будут присутствовать антитела к щитовидной железе.
Если говорить о симптомах аутоиммунного тиреоидита щитовидной железы, то легче всего опознать проблему при пальпации: зона щитовидки отличается повышенной плотностью, причем, как с одной стороны, так и с обеих. Размеры органа могут и увеличиваться, и уменьшаться – зависит от формы заболевания: гипертрофическое или атрофическое.
Отдельного внимания при проблемах с эндокринной системой требует коррекция рациона питания: особенно это важно в период обострения или активного развития болезни. Меню обязано содержать в себе белок, полученный из жирной рыбы и белого мяса, а также каши, сваренные на воде – злаковые будут основой всего рациона. Кроме того, в питание вводят растительную пищу, но при этом:
- стараться избегать источников сои;
- воздерживаться ото льна, пшенки, хрена, арахиса;
- не злоупотреблять клубникой, персиками, грушами;
- убрать пряности (ограничить по количеству);
- по возможности отказаться от алкоголя.
Из растительной пищи особую ценность при тиреоидитие представляют капуста (термически обработанная) и лимон, а также имеет смысл употреблять продукты, богатые йодом, если анализы не показывают избыток данного элемента в организме. Общие же правила питания классические: маленькие порции, частые приемы пищи, большое количество воды, ограничение жирного и жареного, а также кофеина.
ЩЖ представляет собой железу в форме бабочки, расположенную перед трахеей и чуть ниже гортани на шее. Она состоит из двух долей, соединённых полосой ткани, называемой перешейком.Основная роль ЩЖ заключается в регулировании метаболизма с помощью действия продуцируемых ею гормонов.
Гипофиз и гипоталамус (структуры мозга) контролируют ЩЖ. Когда уровень гормонов ЩЖ падает слишком низко, гипоталамус выделяет гормон высвобождения, тиреотропный гормон — ТТГ, который предупреждает гипофиз о выработке гормона, стимулирующего ЩЖ (ТРГ — тиреотропин-рилизинг-гормон). ЩЖ реагирует на эту цепь событий, продуцируя больше гормонов.
Двумя основными гормонами, которые вырабатывает и выделяет ЩЖ, являются T3 (трийодтиронин) и T4 (тироксин). Работающая ЩЖ обычно продуцирует около 80% T4 и примерно 20% T3, хотя T3 является более сильным из этой пары.
При диагностировании гипертрофической формы аутоиммунного тиреоидита, а также при ощутимом сдавливании и дискомфорте дыхания вследствие увеличения щитовидной железы, показано оперативное вмешательство. Аналогичным образом решается проблема, если длительное увеличенное состояние железы сдвинулось с места и орган начал быстро расти.
При тиреотоксикозе – повышенной функции щитовидной железы – назначаются тиреостатики и бета-адреноблокаторы. К таковым относятся мерказолил и тиамазол, которые назначают чаще всего.
Также показаны препараты для иммунностимуляции, витаминно-минеральные комплексы и адаптогены. При снижении функции железы назначаются повторные курсы заместительной терапии.
Причины аутоиммунного тиреоидита
АИТ — это расстройство организма, характеризующееся мощным воспалительным процессом в области щитовидки. Возникает оно вследствие дисфункции иммунной системы, после чего организм начинает производить чрезмерно большое количество антител, атакующих тиреоциты и уничтожающие их.
Различают острый, подострый и хронический аутоиммунный тиреоидит. Для последнего характерно медленное разрушение щитовидки (иногда патологический процесс длится десятилетиями).
Код по МКБ-10 — Е06.3
Вне зависимости от традиционно предполагаемой причины появления АИТ — наследственной предрасположенности, чтобы запустить воспалительный процесс, одного генетического дефекта недостаточно. Для развития заболевания требуются особые условия и причины. Своеобразным спусковым механизмом могут стать следующие факторы:
- бесконтрольный прием медикаментов, особенно гормональных или йодосодержащих;
- гормональная нестабильность вследствие сопутствующих заболеваний, травм, беременности и пр.;
- плохая экология;
- дефицит йода;
- наличие очагов хронических патологий в острой форме;
- лучевая терапия, длительные солнечные ванны.
Психосоматика заболевания, помимо этих причин, указывает на наличие психологической составляющей. Выявлено, что частые депрессии, психологические расстройства и стрессы провоцируют развитие негативных внутриклеточных процессов, которые становятся причиной патологических расстройств, поражающих наиболее ослабленный орган (в этом случае щитовидку).
Существует несколько разновидностей патологии:
- Хронический АИТ — формируется вследствие проникновения Т-лимфоцитов в железистую ткань щитовидки и увеличения численности антител к здоровым клеткам, что становится причиной деструкции органа. Проявление аутоиммунного тиреоидита щитовидной железы у женщин при беременности нередко является причиной развития плацентарной недостаточности или гестоза.
- Послеродовой — развивается через 3,5 месяца после родов. Причиной патологии служит восстановление иммунной системы после ее естественного угнетения в период вынашивания ребенка. Признаки послеродового АИТ похожи на симптомы начального гипотериоза: резкое похудение, слабость, упадок сил. Иногда замечают резкие перепады настроения, нарушения сна. Поэтому это состояние нередко путают с послеродовой депрессией.
- Молчащий, или безболевой — симптоматика похожа на послеродовой вид тиреоидита, однако его этиология пока не выявлена.
- Цитокин-индуцированный — активизируется вследствие приема лекарств на основе интерферона.
Классификация также может производиться в зависимости от симптоматических проявлений и морфологических изменений щитовидной железы. Выделяют несколько форм заболевания:
- Латентная — функциональность железы пока не нарушена, но начальные признаки тиреотоксикоза или гипотиреоза уже имеются.
- Гипертрофическая — разрастания происходит диффузно или за счет нескольких узлов. На этой стадии диагностируют АИТ с узлообразованием.
- Атрофическая — размер щитовидки в норме или меньше положенного, количество вырабатываемых гормонов понижено.
Патология может всегда находиться в одной фазе или пройти все вышеперечисленные этапы. Спрогнозировать, каким будет течение болезни, практически невозможно.
Если диагностика аутоиммунного тиреоидита щитовидной железы была проведена несвоевременно либо по каким-то причинам отсутствовала терапия, патология может прогрессировать. Стадия заболевания напрямую зависит от длительности ее развития:
- Эутиреоидная — наблюдается гипертрофия и гиперплазия щитовидной железы без нарушения ее функций.
- Субклиническая — нарастающая агрессия лимфоцитов приводит к уничтожению работоспособных фолликулярных клеток, что провоцирует снижение уровня тироксина и трийодтиронина в крови. На данном этапе человек еще не чувствует изменений в работе организма, ведь железа еще может производить некоторое количество Т3 и Т4, что позволяет поддерживать необходимый для нормальной жизнедеятельности уровень тиреоидных гормонов.
- Тиреотоксическая — пиковая стадия заболевания, при которой происходит сильный скачок гормонов Т3 и Т4. Пересыщение организма тиреоидными гормонами становится причиной развития тиреотоксикоза. Разрушение паренхимы органа приводит к попаданию ферментов разрушенных фолликулярных клеток в кровь. Это становится мощным стрессом для организма. Иммунная система начинает стремительно вырабатывать антитела, которые разрушают тиреоциты и уничтожают их как чужеродную структуру. Отсутствие терапии на этой стадии может привести к гипотиреозу.
- Гипотиреоидная — развивается при длительном поражении щитовидной железы, когда количество ее клеток сокращается ниже критического порога. В этой стадии заболевание может находиться 1-2 года, после чего функции щитовидки могут восстановиться самостоятельно. Однако так происходит не во всех случаях. Это зависит от формы заболевания. Хронический АИТ может протекать длительное время, в течение которого активная фаза будет сменять фазу ремиссии.
Аутоиммунный тиреоидит щитовидной железы у детей протекает бессимптомно. На протяжении долгого времени патология может развиваться, никак не проявляя себя. Выявляют заболевание только при обследовании. При достижении гипотиреоидной стадии ребенок может начать отставать в развитии.
Аутоиммунное заболевание щитовидной железы поражает все ткани этого органа по неустановленным причинам, когда иммунные клетки направлены, чтобы разрушать его структуру. Специалисты предполагают, что это явление возникает вследствие генетической предрасположенности, поскольку часто встречается среди родственников в одной семье.
При этом антитела в иммунной системе воспринимают клетки щитовидной железы как чужеродные, и оказывают деструктивное воздействие на тироциты. Это фолликулярные, или эпителиальные клетки, которые синтезируют и секретируют тиреоидные гормоны (тироксин и трийодтиронин).

От этого нарушаются функции щитовидной железы, повышается уровень тиреотропных гормонов, которые влияют на синтез белков, нуклеиновых кислот, фосфолипидов, участвуют во многих органических процессах. В результате начинается гипотиреоз (в крайней степени микседема) – недостаток гормонов, необходимых для нормальной жизнедеятельности, когда замедляются все процессы, ухудшается самочувствие, нет желания двигаться.
Нередко такое состояние сопровождают иные аутоиммунные заболевания:
- Инфильтративная офтальмопатия – поражение глазной структуры, для которого характерны изменение оболочек, нарушение зрения.
- Коллагеноз – патологии соединительной ткани, кровеносных сосудов и внутренних органов.
- Миастения – неврологическое заболевание, при котором быстро утомляются поперечнополосатые мышцы.
- Алопеция – выпадение волос, стремительное облысение.
- Витилиго – нарушение пигментации кожного покрова.
Аутоиммунный тиреоидит иногда возникает, как осложнение на фоне хронических инфекций в дыхательной, пищеварительной, мочеполовой системе. Помимо этого, среди внешних причин называют такие факторы:
- Травмы или операции щитовидной железы.
- Загрязнение атмосферы, плохая экологическая обстановка.
- Радиоактивное воздействие, интенсивное ультрафиолетовое излучение.
- Несбалансированная дозировка йода, фтора, хлора, селена в продуктах.
- Длительное стрессовое состояние, как нарушение психосоматики.
АИТ возникаете из-за нарушения функции иммунной системы. Вместо того чтобы защищать ткань ЩЖ, клетки иммунитета атакуют ее. Деятельность этих клеток может привести к гипотиреозу (недостаточной активности железы), зобу (увеличению размеров) или оба состояния сразу. В конце концов, аутоиммунный процесс может даже уничтожить всю ЩЖ, если болезнь не обнаружить или её не лечить.
При АИТ большое количество иммунных клеток (лимфоцитов) скапливается в ЩЖ, что приводит к ее повреждению. Лимфоциты вырабатывают белки иммунитета (антитела), которые атакуют и разрушают клетки железы.
Когда слишком много клеток повреждается или умирает, ЩЖ больше не может вырабатывать достаточное количество гормонов для регулирования функций организма. Этот дефицит лежит в основе симптомов тиреоидита.
Процесс разрушения очень медленный, поэтому у многих людей с АИТ нет каких-либо заметных симптомов.
Существует несколько типов АИТ, различающихся по этиологии.
- Хронический тиреоидит. При данном типе в ЩЖ скапливается большое количество Т-лимфоцитов, вырабатывающих аутоантитела. Увеличение уровня антител приводит к снижению числа продуцируемых гормонов железы. Часто патология развивается в комплексе с другими аутоиммунными расстройствами.
- Послеродовый тиреоидит. Возникает, когда иммунная система женщины чрезмерно реактивируется, после её естественного подавления во время беременности. Болезнь развивается при наличии предрасполагающих факторов.
- Цитокин-индуцированный тиреоидит. Болезнь возникает при продолжительной терапии интерфероносодержащими препаратами, обычно назначаемыми при гематологических заболеваниях и гепатите С.
- Безболезненный АИТ. При этой патологии нет боли. Развитие болезни подобно послеродовой форме. Но расстройство не ассоциировано с беременностью. В настоящее время причину возникновения этого типа АИТ обнаружить не удалось.
По клиническому течению выделяют следующие формы АИТ.
- Скрытая (симптомов нет, есть только иммунологические признаки). Железа имеет нормальную величину, возможно небольшое увеличение размера. Уплотнения отсутствуют, функциональность органа не нарушена, возможно умеренное проявление тиреотоксикоза или гипотиреоза.
- Гипертрофическая. Железа может увеличиваться в размере равномерно или возможно возникновение узлов (разрастание отдельных частей). В начале заболевания при данной форме может наблюдаться гипертиреоз, но в большинстве случаев уровень гормонов остаётся в норме или снижен.
- Атрофическая. Характерно уменьшение размера органа и снижение уровня гормонов ЩЖ.
АИТ – пожизненное прогрессирующее заболевание. Оно начинается незаметно, обычно задолго до того, как будет поставлен диагноз, и развивается медленно. Есть несколько этапов патологии.
Инициирование
Это самый первый этап, начало АИТ. На этом этапе, на молекулярном уровне, иммунная система начинает вырабатывать молекулы, которые ошибочно распознают часть ЩЖ как инородное тело и начинают разрушать её.
Это происходит в небольшом масштабе, и у человека не будет никаких симптомов, связанных с недостаточной активностью ЩЖ. У пациента могут возникнуть проблемы с пищеварением, потому что в его кишечнике производится большинство иммунных клеток.
Частые симптомы
К некоторым из наиболее распространенных предупреждающих признаков и симптомов аутоиммунного тиреоидита относятся:
- усталость
- депрессия и тревога
- увеличение массы тела
- бесплодие
- зябкость
- проблемы пищеварительного тракта, такие как запор и вздутие живота
- боли в мышцах и чувствительность кожи
- отекание лица, век и в области живота
- скованность и отечность суставов
- выпадение волос, изменение их текстуры или истончение
- огрубение кожи, трещины
- затрудненное дыхание
- частое мочеиспускание и чрезмерная жажда
- снижение либидо или сексуальные дисфункции
- изменения менструального цикла, в том числе отсутствие или нерегулярные месячные и проблемы с бесплодием
- более частые простудные заболевания, инфекции или болезни из-за снижения иммунной функции
Помимо заметных симптомов аутоиммунного тиреоидита или гипотиреоза, которые у вас могут возникнуть, существует опасность развития долгосрочных осложнений. Исследования показывают, что люди, страдающие заболеваниями щитовидной железы и аутоиммунными расстройствами, которые остались без лечения, могут спровоцировать развитие различных заболеваний, среди которых:
- Бесплодие, угасание функции яичников, осложнения при беременности и во время родов, а также врожденные пороки развития у новорожденного.
- Зоб щитовидной железы – увеличение щитовидной железы, способное препятствовать нормальному дыханию и глотанию.
- Болезнь Аддисона или Базедова болезнь (другое заболевание щитовидной железы).
- Сахарный диабет 2 типа.
- Высокий уровень холестерина и повышенный риск развития сердечно-сосудистых заболеваний.
- Психические расстройства, включая депрессию.
- Заболевания мозга и проблемы с почками.
- Неврологические повреждения.
- Серьезные инфекции.
Подробно об осложнениях аутоиммунного тиреоидита вы можете узнать здесь — Аутоиммунный тиреоидит: последствия и осложнения.
АИТ имеет очень изменчивую клиническую картину; у пациентов могут быть гипотиреоз, эутиреоз или гипертиреоз. Приблизительно у 20% пациентов проявляются признаки и симптомы легкого гипотиреоза на начальном этапе. Большинство симптомов не проявляются на ранних стадиях заболевания.
Симптомы АИТ в основном связаны с уменьшением выработки гормонов ЩЖ, происходящей в результате разрушения ткани органа, что и приводит к снижению обмена веществ.
По мере развития болезни и увеличения степени гипотиреоза симптомы становятся более очевидными.
Снижение выработки гормонов отрицательно влияет на различные основные системы органов. Дисфункция сердечно-сосудистой системы проявляется в виде брадикардии, а дисфункция нервной системы — в виде замедленной речи и замедленных рефлексов.
Симптомы со стороны ЖКТ включают запор, увеличение желчного рефлюкса и асцит (брюшная водянка). Когда скорость метаболизма падает до критического уровня, возникает опасная для жизни ситуация, которая называется микседематозная кома.
У пациентов с сильным гипотиреозом следующие факторы могут предрасполагать к развитию микседемы:
- стресс;
- инфекция;
- хирургическое вмешательство;
- травматические повреждения.
В отличие от пациентов с гипотиреозом, лица в состоянии эутиреоза (пограничного состояния) не испытывают каких-либо симптомов заболевания, и в большинстве случаев расстройство обнаруживается случайно. У некоторых пациентов диагноз ставится при помощи исследования зоба. Более того, некоторые люди могут не иметь каких-либо клинических признаков, кроме увеличенной щитовидной железы, и диагноз ставится путём исследования зоба.
Зоб сам по себе может вызывать косметический дефект на начальных стадиях, а с увеличением его размера он может привести к появлению симптомов сдавления, включая боль в шее, дисфагию (нарушение глотания) и одышку в некоторых случаях.
Иногда отмечается быстрый рост зоба, что вызывает подозрение на опухоль. Опухоли ЩЖ, которые иногда возникают на фоне АИТ, обычно проявляются как одиночные или множественные узелки, часто обнаруживаемые случайно при регулярном физическом осмотре. В дополнение к ранее отмеченным симптомам может возникнуть отёчность конечностей и лица.
Помимо симптомов гипотиреоза у людей, страдающих АИТ, иногда наблюдаются симптомы других аутоиммунных заболеваний. Мышечная боль присутствует у 25,5% пациентов с АИТ. Сообщается, что ревматические проявления при АИТ встречаются в 10 раз чаще, чем при неаутоиммунном тиреоидите.
Иногда раздражительность, депрессия, спутанность сознания и утомляемость регистрировались как первичные жалобы у пациентов, у которых впоследствии был диагностирован АИТ. К сожалению, часто эти случаи неправильно диагностировались как психические расстройства, прежде чем их правильно трактовали как следствие дефицита гормонов ЩЖ.
Заболевание встречается в 2-4 раза чаще у девочек, чем у мальчиков. АИТ может появиться в течение первых 3 лет жизни, но становится более распространенным после 6 лет и достигает пика заболеваемости в подростковом возрасте. Наиболее распространёнными клиническими проявлениями являются зоб и задержка роста. Зоб бывает маленьким или большим. У большинства пациентов щитовидная железа диффузно увеличена, твёрдая и безболезненная.
Большинство поражённых детей клинически эутиреоидны и не имеют симптомов; у некоторых возможны симптомы давления в области шеи. У некоторых детей есть клинические признаки гипотиреоза, а у других есть только лабораторные признаки.
Иногда наблюдаются проявления гипертиреоза:
- нервозность;
- раздражительность;
- повышенное потоотделение;
- гиперактивность.

Но результаты лабораторных исследований не обязательно показывают увеличение гормонов. Иногда расстройство сосуществует с болезнью Грейвса (аутоиммунное расстройство ЩЖ).
Офтальмопатия (поражение мягких тканей глаза) может возникать при АИТ, даже при отсутствии болезни Грейвса.
Клиническое течение является переменным. Зоб может уменьшиться или самопроизвольно исчезнуть, или он может сохраняться без изменений в течение многих лет, пока пациент остаётся эутиреоидным. Большинство детей с эутиреозом в момент появления болезни остаются в таком состоянии, но у многих пациентов постепенно развивается гипотиреоз в течение месяцев или нескольких лет.
Дети, у которых первоначально был лёгкий или субклинический гипотиреоз (высокий уровень ТТГ, нормальный уровень Т4), в течение нескольких лет в 50% возвращаются к эутиреозу, около 50% находятся в стадии субклинического гипотиреоза, а у некоторых развивается явный гипотиреоз. Тиреоидит является причиной большинства случаев атрофического гипотиреоза.
Хотя большинство людей с аутоиммунным тиреоидитом на ранних стадиях не имеют явных симптомов, у некоторых может наблюдаться умеренный отек в передней части горла (зоб), вызванный прямым воспалением железы.
Болезнь обычно прогрессирует медленно, в течение многих лет, и вызывает такое повреждение щитовидной железы, которое приводит к снижению выработки гормонов.
В то время как некоторые люди используют термины «АИТ» и «гипотиреоз» как синонимы, «АИТ» более точно характеризуется как расстройство, которое часто, но не всегда, приводит к гипотиреозу
Можно заметить, что симптомы этих заболеваний совпадают. Наиболее распространенные из них:
- Усталость
- Повышенная чувствительность к холоду
- Запор
- Бледная и сухая кожа
- Отечность лица
- Ломкость ногтей
- Выпадение волос
- Распухание языка
- Необъяснимое увеличение веса, несмотря на отсутствие изменений в вашем рационе и образе жизни
- Мышечные боли (миалгия)
- Боль в суставах (артралгия)
- Мышечная слабость
- Сильное менструальное кровотечение
- Нерегулярные менструации
- Депрессия
- Провалы в памяти («туман в голове»)
- Снижение сексуальной активности
- Задержка роста у детей
Хроническая форма аутоиммунного тиреоидита может длительное время не проявлять симптомы. Первые симптомы заболевания выглядят так:
- Ощущение комка в горле при дыхании, глотании;
- Дискомфорт в области горла, шеи;
- Незначительные болевые ощущения при пальпации щитовидной железы;
- Слабость.
На следующем этапе заболевания появляются более выраженные симптомы. Именно эти симптомы наталкивают эндокринолога на подозрение у пациента аутоиммунного тиреоидита:
- Тремор рук, ног, пальцев;
- Учащенное сердцебиение, повышенное артериальное давление;
- Повышенная потливость, которая чаще отмечается в ночное время;
- Беспокойство, тревожность, бессонница.
В первые годы заболевания может появляться гипертиреоз, симптомы которого аналогичны. В дальнейшем же работа щитовидки может нормализоваться или же количество гормонов будет незначительно снижено.
Ни первая, ни вторая стадии заболевания особо себя не проявляют. Поэтому симптомы аутоиммунного тиреоидита щитовидной железы в большинстве своем похожи на признаки, характерные для гипотериоза:
- эмоциональная нестабильность;
- немотивированная усталость даже при небольших физнагрузках;
- апатия, сонливость;
- зябкость конечностей;
- снижение, а иногда и полное отсутствие аппетита;
- сбой менструального цикла;
- склонность к расстройствам желудка;
- ухудшение состояния волос;
- изменение цвета кожных покровов (появляется желтушность);
- склонность к полноте;
- одутловатость лица;
- охриплость голоса.
Народные рецепты и диеты
Диета, рекомендованная эндокринологами при АИТ, направлена на стабилизацию состояния человека и нормализацию деятельности щитовидки. Питание назначается с учетом того, в какой стадии находится заболевание — тиреотоксической или гипотиреоидной.
При АИТ не рекомендуется сокращать или увеличивать калорийность пищи, поскольку это может вызвать прогрессирование патологии. Минимальным значением считаются показатели в 1300 кКал, максимальным — 2200 кКал. Принимать пищу следует каждые 3-4 часа 0небольшими порциями.
В рацион рекомендуется добавлять следующие продукты:
- сырые овощи и фрукты;
- рыбу жирных сортов;
- ржаной хлеб;
- морепродукты;
- белое мясо;
- каши и макароны;
- кефир, ряженку, творог, сыр;
- яйца.
Лечение аутоиммунного тиреоидита народными средствами станет хорошим дополнением к традиционной терапии, назначенной врачом. Среди популярных домашних рецептов можно отметить следующие:
- 30 незрелых грецких орехов измельчают и смешивают с 200 г меда. Полученную массу заливают 1 л водки и тщательно взбалтывают. Емкость с составом на 2 недели убирают в темное место. По прошествии времени процеживают, оставляя только жидкость. Употребляют настойку по 1 ст. л. за 30 минут до еды 1 раз в день.
- Смешивают по 1 ч. л. сушеной медуницы, морской капусты, красного стручкового перца. Готовую смесь заваривают 1 л кипятка и настаивают в термосе 7-8 часов. Процеженный настой делят на 3 части и выпивают в течение дня. Длительность терапии — 1 месяц. После чего следует сделать перерыв на такой же срок.
- 2 ст. л. сухих листьев лимонника заливают 100 мл 70% спирта и убирают в темное место на 2 недели. Ежедневно содержимое следует встряхивать. Процеженное по истечении срока средство принимают по 15 мл перед едой 2 раза в день.
- Снять негативные симптомы поможет отвар дурнишника. На 0,5 л кипящей воды понадобится 20 г сухой травы. Полученную смесь прогревают на протяжении 5 минут, после чего емкость тщательно укутывают полотенцем (можно использовать термос) и настаивают еще 4 часа. Процеженный напиток делят на 5 частей и употребляют в течение дня. Ежедневно рекомендуется готовить свежую порцию настойки. Измельченный дурнишник также полезно использовать в качестве пищевой добавки.
- 30 г свежего пчелиного молочка кладут под язык и держат до полного растворения. Манипуляции делают 4 раза в день за час до принятия пищи.
- При дисфункции железы рекомендуется включать в рацион плоды фейхоа. 100 г продукта целесообразно съедать незадолго до еды.
- Свежую кору дуба прикладывают к области щитовидки и фиксируют повязкой. Компресс не снимают в течение дня. На следующий день рекомендуется брать новый кусок коры.
Лечение народными средствами аутоиммунного тиреоидита противопоказано. При данном заболевании вообще следует воздержаться от какого-либо самолечения. Адекватное в данном случае лечение в состоянии назначить только опытный врач, причем оно должно проводиться под обязательным систематическим контролем анализов.
Иммуномодуляторы и иммуностимуляторы при аутоиммунном тиреоидите использовать не рекомендовано. Очень важно соблюдать некоторые принципы правильного здорового питания, а именно: употреблять в пищу больше фруктов и овощей. Во время болезни, а также в периоды стресса, эмоциональных и физических нагрузок, рекомендовано принимать содержащие необходимые организму микроэлементы и витамины (такие витаминные препараты как Супрадин, Центрум, Витрум и пр)
Усилить действенность лекарств и уменьшить их побочные эффекты можно благодаря лекарственным растениям. Для этого пациенты делают отвар своими руками. Собирают в одинаковых количествах листья и цвет липы, листья малины, цветки ромашки, фиалки, листья ежевики заливают крутым кипятком, настаивают 10 минут, немного охлаждают, употребляют в виде чая. Необычно вкусно, а главное- полезно!
Ламинария или в народе морская капуста — вид бурых водорослей, обитающих в море. Содержит большое количество йода и является прекрасным дополнением диетического питания при гипотиреозе.
Какие подходы к лечению?
Специфическая терапия болезни, которая предупредила бы ее дальнейшее прогрессирование, отсутствует. Несмотря на понимание причины и механизмов развития аутоиммунного тиреоидита, его лечение сводится только к компенсации нарушений образования гормонов.
Тиреостатики (Мерказолил, Эспа-карб) при хашитоксикозе не применяют, так как гипертиреоз связан с разрушением щитовидной железы, а не с усиленным синтезом тироксина. При сердцебиении, тахикардии, повышении давления, дрожании рук и потливости показан бета-адреноблокатор Анаприлин.

При развитии гипотиреоза назначается заместительная терапия левотироксином (L-тироксин, Эутирокс) под контролем содержания тиреотропного гормона гипофиза в крови.
С учетом данных обследования прием гормонов может быть начат уже на субклинической стадии и в период эутиреоза в минимальной дозе. Такая терапия тормозит образование ТТГ и прогрессирование аутоиммунного разрушения. Для снижения титра антител к лечению добавляют селен (Цефасель) на три месяца.
Глюкокортикоиды (Преднизолон, Дексаметазон) применяют при обострении воспаления, что чаще всего происходит на фоне вирусных или бактериальных инфекций в осенне-зимний период. При слабо выраженном воспалительном процессе используют нестероидные препараты (Вольтарен, Индометацин). Если зоб достигает больших размеров, то пациентам проводится операция по удалению железы.
Варианты лечения АИТ включают медикаментозную терапию и хирургическую резекцию железы. Соответствующий выбор зависит от проявления заболевания и степени поражения органа.
Приоритетным методом лечения АИТ (или гипотиреоза по любой причине) является замещение гормонов ЩЖ. Препарат выбора — левотироксин натрия. Лечение, как правило, продолжается всю жизнь. Целью терапии является восстановление эутиреоидного состояния, клинически и биохимически.
Продолжается дискуссия о том, имеет ли профилактическая замена гормонов ЩЖ терапевтическую пользу у пациентов с эутиреозом при АИТ. В последнее время исследования показали, что профилактическое лечение у пациентов с эутиреозом может замедлить прогрессирование заболевания и значительно снизить уровень антитиреоидных антител; однако долгосрочные преимущества этого подхода ещё не подтверждены.
Замещение гормонов ЩЖ также показано при наличии зоба, если он имеет небольшой размер и вызывает симптомы минимального давления или уродство. Начальная доза гормонов определяется на основе массы тела пациента, а также в зависимости от наличия сердечно-сосудистых заболеваний, сопутствующих расстройств и беременности.
Добавление гормона ЩЖ из вне не только исправляет метаболический статус человека, но также изменяет течение заболевания. Долгосрочное наблюдение за пациентами, получавшими тироксин, показало снижение антител против ТПО в среднем через 50 месяцев. У примерно 20% пациентов, страдающих гипотиреозом, связанным с АИТ, восстанавливается нормальная функция ЩЖ при приёме гормональных препаратов.
В настоящее время доступна биологически активная добавка Эндонорм, разработанная отечественными учёными. БАД содержит компоненты только растительного происхождения. По мнениям специалистов препарат способствует улучшению состояния эндокринной системы.
В некоторых случаях заместительная гормональная терапия может быть недостаточной для лечения симптомов АИТ, поэтому требуется хирургическое лечение.
Операция показана пациентам с болезненным зобом или симптомами давления (дисфагия, одышка) в результате вторжения в трахею.
Другие показания к операции:
- увеличенная железа не реагирует на терапию левотироксином;
- увеличение размера массы тела, несмотря на терапию левотироксином;
- данные анамнеза или физикального обследования свидетельствуют о злокачественности.
У небольшой группы пациентов с АИТ нет зоба или гипотиреоза, но есть боль и чувствительность. Доказано, что тиреоидэктомия (удаление ЩЖ) эффективна у этих пациентов, так как лечение с помощью гормонов ЩЖ или применения кортикостероидов не ослабляет их симптомы.
Лечение биоэнергетикой – это уникальный способ улучшить состояние при заболеваниях, которые трудно поддаются классической медицине. Болезнь Хашимото представляет собой как раз тот случай, когда биоэнергетическое воздействие более чем оправдано. А, сочетая комплексно назначения врача и сеансы биоэнергетического лечения, можно достичь оптимальных результатов.
Воздействие на энергетическое поле пациента – это неинвазивный, бесконтактный и атравматичный метод лечения. Биокоррекция не оказывает ни малейшего негативного влияния на организм и не даёт никаких побочных эффектов. А во время сеансов пациент испытывает либо нейтральные, либо приятные ощущения, что особенно важно при работе с детьми.
тирeoидит лeчится с пoмoщью мeдикaмeнтoзныx прeпaрaтoв
Зaпущeнный aутoиммунный тирeoидит пoслeдствия мoжeт имeть сaмыe нeпрeдскaзуeмыe, пoэтoму дaннoe зaбoлeвaниe, кaк и другиe виды тирeoидитa, трeбуeт нeмeдлeннoгo лeчeния. В этoм случae лeчeниe пo бoльшeй чaсти нaзнaчaeтся мeдикaмeнтoзнoe, нo eсли урoвeнь жeлeзa сильнo увeличивaeтся, тo прoписывaeтся xирургичeскoe вмeшaтeльствo. Нe знaя, чeм oпaсeн aутoиммунный тирeoидит, мнoгиe люди зaпускaют бoлeзнь, a пoтoм жaлeют o нeвнимaтeльнoсти к сoбствeннoму здoрoвью.
И всe жe eсть люди, кoтoрыe xoтят знaть, кaк вылeчить aутoиммунный тирeoидит, пoскoльку дaннoe зaбoлeвaниe нe нeсeт ничeгo xoрoшeгo, кaк, впрoчeм, и любaя другaя бoлeзнь. К счaстью, прeoдoлeть aутoиммунный тирeoидит лeчeниe всeгдa пoмoжeт, нo нужнo знaть, кaкoe лeчeниe нужнo примeнить к дaннoму зaбoлeвaнию.
Нe oбязaтeльнo знaть бoльнoму чeлoвeку, кaк лeчить aутoиммунный тирeoидит, чтoбы пoбeдить eгo, тaк кaк всeгдa имeются бoльницы и врaчи, кoтoрыe мoгут тoчнo oпрeдeлить рoд тирeoидитa и нaзнaчить aдeквaтнoe лeчeниe. Пoэтoму нeльзя пускaть нa сaмoтeк тирeoидит любoгo типa, чтoбы пoтoм нe жaлeть oб утрaчeннoй вoзмoжнoсти излeчeния сaмыми щaдящими способами.
Нaпримeр, xрoничeский aутoиммунный тирeoидит лeчeниe трeбуeт снaчaлa мeдикaмeнтoзнoe. Oднaкo стoит зaпустить этoт тирeoидит, и пoмoчь ужe смoгут тoлькo xирурги. A всe дeлo в тoм, чтo тирeoидит xрoничeскoй фoрмы привoдит к oбрaзoвaнию зoбa, кoтoрый, увeличивaясь, мoжeт нaчaть сдaвливaть трaxeю и близлeжaщиe сoсуды.
Бытуeт мнeниe, чтo тирeoидит любoй фoрмы вeдeт к жeнскoму бeсплoдию, нo нa сaмoм дeлe aутoиммунный тирeoидит и зaчaтиe впoлнe сoвмeстимыe вeщи. Eсли у пaциeнтки oбнaруживaeтся бeрeмeннoсть, тo ee лeчeниe свoдится к тeрaпии тирoксинoм, для тoгo чтoбы рeбeнoк никaким oбрaзoм нe пoстрaдaл.
В том случае, когда аутоиммунный гипотиреоз щитовидной железы лечился медикаментозно, но улучшение не наступило, то пациентке предложат оперативное лечение – удаление части или всей щитовидной железы.
Операцию назначают, когда зоб слишком разросся и мешает даме дышать или глотать. Хирургическое вмешательство проводят по эстетическим соображениям –разросшийся зоб портит внешний вид шеи.
Симптомы гипотиреоза и гипертиреоза.
При лечении аутоиммунного гипотиреоза придерживаются следующего алгоритма:
- Назначают гормональное лекарство, которое содержит искусственные гормоны аналогичные тем, что вырабатывает щитовидная железа. Так устраняется первоначальная причина развития болезни. Гормональные препараты и их доза назначаются только лечащим врачом.
- Каждодневное использование гомеопатического средства или народного рецепта для поддержания иммунитета. Только гомеопатией вылечить ХАИТ не возможно.
- Ежедневно употреблять достаточное количество витаминов и микроэлементов. В зависимости от стадии гипотиреоза врач либо назначит витаминный комплекс, либо посоветует включать в меню больше свежих овощей и фруктов.
- Использовать специальную диету при гипотиреозе. Она направлена на поддержание правильного функционирования щитовидной железы. Основу диеты составляют свежие овощи и фрукты, морепродукты, нежирные сорта мяса, мясные бульоны. Разрешено употребление натурального кофе. Следует полностью исключить из рациона сахар и все соевые продукты. Постараться уменьшить употреблений жиров. Причем, всех: растительного и сливочного масла, жирной рыбы, орехов и авокадо.
Многих дам интересует, как похудеть при аутоиммунном ХАИТ? Придерживаться рассмотренной нами диеты и увеличить физическую нагрузку. Для этого желательно включить в свой ежедневный распорядок дня утреннюю зарядку, занятия посильным видом спорта, плаваньем, шейпингом, йогой или танцами. Огромную пользу принесут получасовые прогулки в парковой зоне.
Терапия, назначаемая при АИТ, зависит от клинической картины и стадии заболевания:
- Эутериодная и субклиническая — рекомендуется наблюдение, медикаментозные препараты не назначаются.
- Тиреотоксическая — рекомендуется симптоматическое лечение. При
выраженных признаках сердечно-сосудистых нарушений применяют бета-адреноблокаторы: Небиволол, Анаприлин. Чтобы снизить эмоциональную возбудимость, врач подбирает подходящие седативные препараты. Если же произошел тиреотоксический криз, больного помещают в стационар, где проводят гормональную терапию. - При гипотиреозе назначают медикаментозные средства, содержащие левотироксин. Отличие их в том, что их основное действующее вещество максимально приближено к человеческому гормону Т4. Такие препараты полностью безвредны, поэтому их разрешается принимать даже при беременности и в период лактации. Прием препаратов йода при АИТ должен быть строго дозированным и не превышать 50 мкг при условии приема 200 мкг селена.
Этиология АИТ
Вариации в нескольких генах были изучены как возможные факторы риска развития АИТ. Некоторые из этих генов являются частью комплекса лейкоцитарного антигена человека (HLA), благодаря которому иммунитет отличает белки организма от чужеродных белков. Другие гены, которые связаны с АИТ, помогают регулировать иммунную систему или участвуют в нормальной функции ЩЖ.
Считается, что большинство обнаруженных генетических вариаций незначительно влияет на общий риск развития этого заболевания.
Другие, негенетические факторы также играют роль в возникновении АИТ. Эти факторы провоцируют развитие состояний, увеличивающих риск, хотя механизм действия неясен.
Потенциальные провоцирующие факторы следующие:
- изменения уровня половых гормонов (особенно у женщин);
- вирусные инфекции;
- некоторые лекарства;
- воздействие ионизирующего излучения;
- избыточное потребление йода.
Характер наследования АИТ неясен, так как вовлечены многие генетические факторы и факторы окружающей среды. Но состояние может встречаться в семьях, и наличие близкого родственника с АИТ или другим аутоиммунным расстройством, вероятно, увеличивает риск развития этого состояния у человека.
Прогноз выздоровления
Нормальное самочувствие и работоспособность у больных может иногда сохраняться 15 лет и более, несмотря на кратковременные обострения болезни.
Аутоиммунный тиреоидит и повышенное содержание антител могут рассматриваться как фактор повышенного риска возникновения в будущем гипотиреоза, то есть уменьшения количества вырабатываемых железой гормонов.
В случае послеродового тиреоидита риск его рецидива после повторной беременности составляет 70 %. Однако около 25–30 % женщин в дальнейшем имеют хронический аутоиммунный тиреоидит с переходом в стойкий гипотиреоз.
Прогноз, в целом, благоприятный. В случае развития стойкого гипотиреоза – пожизненное лечение препаратами левотироксина. Динамический контроль за гормональными показателями необходимо выполнять регулярно 1 раз в 6-12 месяцев.

Если на УЗИ щитовидной железы выявлены узловые образования, то необходимо обязательно проконсультироваться с врачом-эндокринологом. Если узлы более 1 см в диаметре или они растут в динамике, по сравнению с предыдущим УЗИ, то рекомендуется выполнять пункционную биопсию щитовидной железы, для исключения злокачественного процесса.
Возможные опасные последствия
Сам по себе АИТ не слишком опасен. Выполняя предписания лечащего врача, пациент может всю жизнь контролировать свое состояние и не допускать прогрессирования болезни. Самое страшное, чего можно ожидать — это осложнений. Однако появляются они только при полном отсутствии терапии и не желании человека менять образ жизни и питание.
АИТ может провоцировать:
- депрессии, слабоумие;
- гипертонию, нарушение кровообращения;
- нарушение пищеварения, панкреатит;
- болезни репродуктивной системы, маточное кровотечение.
Самым страшным последствием является рак щитовидной железы. Патология развивается в случае появления в узловых образованиях раковых клеток.
Прогрессирующее нарушение регуляции обмена веществ и растущий дисбаланс в гормональном выбросе могут начать влиять на системы многих органов, что приводит к каскаду осложнений, которые распространяются далеко за пределы самой ЩЖ.
Даже лёгкий гипотиреоз может оказать глубокое влияние на здоровье сердца. Нарушение регуляции гормонов ЩЖ провоцирует повышение уровня «плохого» холестерина ЛПНП (липопротеинов низкой плотности), что приводит к уплотнению артерий (атеросклерозу) и повышает риск сердечных приступов и инсульта.
Перикардит (накопление жидкости вокруг сердца), может поражать от 30 до 80 % людей с гипотиреозом.
Тяжёлый гипотиреоз может привести к тампонаде перикарда, (нарушается способность сердца качать кровь). В некоторых случаях это может привести к потенциально смертельному падению артериального давления.
Энцефалопатия
Это редкое осложнение АИТ, при котором отёк мозга может вызывать глубокие и изнурительные неврологические симптомы.
Энцефалопатия при АИТ обычно проявляется одним из двух способов:
- устойчивое снижение когнитивных функций, приводящее к тремору, сонливости, спутанности сознания, галлюцинациям, деменции и, в редких случаях, коме;
- судороги или внезапные приступы, похожие на инсульт.
Энцефалопатия обычно лечится кортикостероидными препаратами, вводимыми внутривенно, чтобы быстро снять воспаление и отёк мозга.
Микседема
Это тяжёлая форма гипотиреоза, при которой обмен веществ замедляется до такой степени, что человек может впасть в кому и умереть.
Состояние может быть идентифицировано по характерным изменениям кожи и других органов, включая:
- отечность кожи;
- опущенные веки;
- сильная нетерпимость к холоду;
- падение температуры тела;
- замедленное дыхание;
- крайнее истощение;
- замедленные движения;
- заторможенное состояние;
- психоз.
Микседема считается серьёзным состоянием, требующим немедленной медицинской помощи.
При АИТ увеличивается риск развития рака не только ЩЖ, но и колоректального рака. В действительности, нарушение регуляции гормональной активности в результате аутоиммунного процесса приводит к увеличению вероятности возникновения всех видов рака.
Меры по профилактике рака ЩЖ должны предприниматься вскоре после того, как диагностирован АИТ. Это включает внесение изменений в диету и, в некоторых случаях, удаление ЩЖ, если риск возникновения рака высок.
АИТ повышает вероятность развития аутоиммунных расстройств, в их числе:
- болезнь Аддисона;
- болезнь Грейвса;
- красная волчанка;
- пернициозная анемия;
- ревматоидный артрит;
- тромбоцитопеническая пурпура;
- витилиго.
У разных стадий тиреоидита – различные осложнения. Так, гипертиреоидная стадия может осложниться аритмией, сердечной недостаточностью и даже спровоцировать инфаркт миокарда.
Гипотиреоз может вызывать:
- бесплодие;
- привычное невынашивание беременности;
- врожденный гипотиреоз у рожденного ребенка;
- слабоумие;
- атеросклероз;
- депрессию;
- микседему, которая выглядит как непереносимость малейшего холода, постоянная сонливость. Если в таком состоянии ввести седативные средства, получить выраженный стресс или заболеть инфекционным заболеванием, можно спровоцировать гипотиреоидную кому.
К счастью, данное состояние хорошо поддается лечению и, если принимать препараты в подобранной по уровню гормонов и AT-ТПО дозе, можно длительное время не ощущать присутствие заболевания.
Аутоиммунный тиреоидит с исходом в гипотиреоз опасен необратимыми изменениями в железе. При дефиците Т3 и Т4 в организме замедляются всем обменные процессы, что негативно отражается на работе сердечно-сосудистой, пищеварительной, дыхательной и других систем.
Вероятные последствия АИТ с гипотиреозом:
- аритмия;
- атеросклероз;
- гинекомастия у мужчин;
- дисфагия (нарушение акта глотания);
- инфаркт миокарда;
- снижение интеллектуальной деятельности;
- нарастающая сонливость;
- брюшная водянка;
- микседема;
- гипотермия (снижение температуры).
Аутоиммунный тиреоидит может привести к необратимому повреждению щитовидки, так как для выработки большего количества гормонов, железа начинает увеличиваться, что приводит к развитию зоба.
Существуют разные виды зоба:
- Диффузный, характеризуется одним плавным отеком;
- Узловой, характеризуется комочком;
- Мультинодулярный, характеризуется большим количеством комочков;
- Загрудинный.
Иногда маленький зоб не нуждается в лечении, для более крупных часто необходим радиоактивный йод, чтобы уменьшить их размер. Загрудинный зоб иногда требует хирургического удаления, особенно если он мешает дыханию или глотанию.
Прогрессирующее нарушение обмена веществ, растущий дисбаланс гормонального фона могут оказать влияние на другие органы, что приведёт в дальнейшем к каскаду осложнений.
Бесплодие
Низкий уровень гормонов щитовидки может повлиять на гормональный механизм, регулирующий менструальный цикл и овуляцию. Это может привести к бесплодию. Согласно исследованию, опубликованному в международном журнале эндокринологии, этот диагноз может затронуть до 50 процентов женщин с аутоиммунным тиреоидитом. Даже при успешном лечении гипотиреоза, нет никаких гарантий, что фертильность будет полностью восстановлена.
Даже легкий гипотиреоз может оказать сильное влияние на здоровье вашего сердца. Нарушение гормональной регуляции щитовидной железы провоцирует повышение уровня «плохого» холестерина ЛПНП (липопротеинов низкой плотности), что приводит к уплотнению артерий (атеросклерозу) и повышает риск сердечных приступов и инсульта.
Перикардит — скопление жидкости вокруг сердца — может поражать от 30 до 80 процентов людей с гипотиреозом.

Тяжелая стадия гипотиреоза может привести к тампонаде перикарда — состоянию, при котором сердцу сложнее качать кровь. В некоторых случаях это может привести к сокращению артериального давления и летальному исходу.
Поскольку гормон щитовидной железы матери жизненно важен для развития плода, гипотиреоз, который не лечат, во время беременности может привести к потенциально серьезным осложнениям, как для матери, так и для ребенка.
Согласно исследованиям, гипотиреоз почти вдвое увеличивает риск преждевременных родов и значительно увеличивает риск низкой массы тела при рождении, преждевременного разрыва плаценты, нарушения сердечного ритма и дыхательной недостаточности плода.
Даже при субклиническом гипотиреозе (при котором отсутствуют типичные симптомы), беременные женщины подвергаются большему риску гестационного диабета, послеродового кровотечения и послеродовой депрессии, чем женщины без заболеваний щитовидки.
Энцефалопатия Хашимото является редким осложнением, при котором отек мозга может вызывать тяжелые неврологические симптомы. Это заболевание поражает только 2 из 100 000 человек в год и обычно в возрасте от 41 до 44 лет. Женщины болеют в четыре раза чаще, чем мужчины.
Заболевание обычно проявляется одним из двух способов:
- Устойчивое снижение когнитивных функций, приводящее к тремору, сонливости, туману в голове, галлюцинациям, деменции и в редких случаях коме;
- Судороги или внезапные приступы, похожие на инсульт.
Энцефалопатию Хасимото обычно лечат с помощью внутривенных кортикостероидных препаратов, таких как преднизон, для быстрого уменьшения отека мозга.
Микседема
Микседема — это тяжелая форма гипотиреоза, при которой обмен веществ замедляется до такой степени, что человек может впасть в кому. Это связано с заболеванием, которое не лечат, и может быть распознано по характерным изменениям кожи и других органов. Могут встречаться следующие признаки:
- Опухшая кожа;
- Опущенные веки;
- Сильная нетерпимость к холоду;
- Падение температуры тела;
- Замедленное дыхание;
- Крайнее истощение;
- Замедленное движение;
- Психоз.

При микседеме требуется неотложная медицинская помощь.
Аутоиммунный тиреоидит подвергает вас повышенному риску не только рака щитовидной железы, но и рака горла. На самом деле, нарушение регуляции гормональной активности в результате действия болезни приводит к увеличению риска всех видов рака в 1,68 раза, согласно исследованию из Тайваня, в котором приняли участие 1521 человек с данным диагнозом и 6084 человека без него.
Рак имеет тенденцию развиваться у людей с аутоиммунным тиреоидитом в возрасте от 35 до 55 лет. Исследования показывают, что заболевание связано не менее чем с 4,76-кратным увеличением риска развития рака горла и с 11,8-кратным увеличением риска рака щитовидки.
Именно поэтому в случае диагностирования АИТа стоит усилить меры по профилактике рака щитовидной железы. А именно, внести изменения в рацион, соблюдать диету. И в случае высокого риска следует преждевременно удалить железу до наступления необратимых последствий.
Возможные опасные последствия
Щитовидная железа весит всего пятнадцать граммов, но ее влияние на процессы, происходящие в организме огромно. Гормоны, вырабатываемые щитовидной железой, участвуют в обмене веществ, в выработке некоторых витаминов, а также во многих жизненно важных процессах.
Аутоиммунный тиреоидит провоцирует нарушение работы щитовидной железы в двух третях случаев. А беременность очень часто дает толчок для усугубления заболевания. При тиреоидите щитовидная железа вырабатывает меньше гормонов, чем должна бы. Это заболевание относится к аутоиммунным заболеваниям. Тиреоидит отличается от иных заболеваний щитовидной железы тем, что даже употребление лекарственных препаратов чаще всего не помогает усилить выработку гормонов.
Во время беременности не относитесь халатно к такому заболеванию, как тиреоидит. Дело в том, что особенно опасен он в первый триместр, когда тиреоидит может спровоцировать выкидыш. По данным исследований, у сорока восьми процентов женщин, страдающих тиреоидитом, беременность шла с угрозой выкидыша, а двенадцать с половиной процентов страдали сильными формами токсикозов на ранних сроках.
Профилактика

Предотвратить проявление острого или подострого тиреоидита с помощью конкретных мер профилактики на сегодняшний день невозможно.
Специалисты советуют соблюдать общие правила, помогающие избежать ряда заболеваний. Важно регулярное закаливание, вовремя проводимая терапия заболеваний ушей, горла, носа, зубов, употребление достаточного количества витаминов. Человек, у которого в роду были случаи аутоиммунного тиреоидита, должен очень внимательно относиться к состоянию собственного здоровья и обращаться к врачу при первых же подозрениях.
Чтобы избежать рецидивов болезни, важно очень тщательно выполнять все предписания врача.Гипотиреоз Киста щитовидной железы: симптомы и лечение Тиреотоксикоз щитовидной железы: что это такое и как его лечить? Гипертиреоз Аутоиммунный гепатит Узловой зоб
Йодная профилактика на территории России пережила несколько этапов развития: благодаря профессору О.В.Николаеву в 50-80 годах ХХ столетии йодный дефицит был практически ликвидирован, а в конце века в результате ослабления экономических возможностей промышленность по изготовлению йодированной соли приравнивалась к нулю.
Групповое предупреждение гипотиреоза возможно благодаря употреблению йодированной соли, индивидуальное — применению йодсодержащих медикаментов (как правило, калия йодида).
В детской эндокринологии различают 2 вида йодной профилактики: Антенатальная- во внутриутробный период, постнатальная- в раннем детском возрасте.
Статистика
Частота встречаемости заболевания, по различным данным, варьирует от 1 до 4%, в структуре патологии щитовидной железы на ее аутоиммунное повреждение приходится каждый 5–6-й случай. Намного чаще (в 4–15 раз) аутоиммунному тиреоидиту подвергаются женщины.
Средний возраст появления развернутой клинической картины, указываемый в источниках, значительно разнится: по одним данным, это 40–50 лет, по другим – 60 и старше, некоторые авторы указывают возраст 25–35 лет. Достоверно известно, что у детей заболевание встречается крайне редко, в 0,1–1% случаев.
Диагностические мероприятия

Помимо физического осмотра и учёта индивидуальных симптомов, врач будет использовать один или несколько лабораторных тестов для диагностики АИТ.
Анализ крови на ТТГ
Гормон, стимулирующий ЩЖ, не вырабатывается ею, а продуцируется гипофизом в мозгу. Когда гипофиз обнаруживает даже малейшее снижение выработки гормонов ЩЖ, он выделяет большее количество ТТГ, чтобы стимулировать их продуцирование.
Цель теста — определить, находятся ли уровни ТТГ в пределах нормы. При гипотиреозе вследствие АИТ и при первичном гипотиреозе по любой причине уровни гормона неизменно повышаются.
Более высокие уровни ТТГ означают, что мозг думает, что ЩЖ вырабатывает недостаточно гормонов и нуждается в стимуляции, чтобы вырабатывать больше.
Уровень ТТГ также повышен при субклиническом гипотиреозе и обычно является начальным лабораторным признаком, обнаруживаемым, когда гипофиз пытается увеличить выработку гормонов. Т4 обычно остаётся в пределах референтных диапазонов при субклиническом гипотиреозе. Уровень ТТГ также может быть повышен в фазе восстановления эутиреоза.
Тест на свободный Т4 обычно необходим для правильной интерпретации уровня ТТГ в некоторых клинических условиях. Низкий уровень общего или свободного Т4 при наличии повышенного уровня ТТГ ещё раз подтверждает диагноз первичного гипотиреоза.
Присутствие аутоантител ЩЖ, как правило, антител против ТПО (тиреоидной пероксидазы), а также против тиреоглобулина (предшественника гормонов ЩЖ), определяет причину гипотиреоза как АИТ. Однако у 10-15% пациентов с АИТ анализ на антитела может быть отрицательным.
УЗИ обычно не требуется для диагностики АИТ, однако с помощью этого исследования можно выявить признаки заболевания. УЗИ помогает оценить размеры ЩЖ, текстуру и, что наиболее важно, определить наличие узелков. Исследование позволяет подтвердить присутствие узелка ЩЖ, определить его структуру (сплошной или кистозный), а также выявить признаки, указывающие на злокачественность (нечеткие края, плохо выраженный ореол, микрокальцификация и повышенное кровоснабжение при доплеровском исследовании).
Диагностика аутоиммунного тиреоидита основана проходит в несколько этапов.
- Сбор жалоб и истории развития болезни. Пациент должен рассказать врачу, какие симптомы и как давно он у себя отмечает, в каком порядке они появились. По возможности определяются факторы риска.
- Лабораторная диагностика – определяет уровень тироидных гормонов. При аутоиммунном тиреоидите уровень тироксина будет снижен, а ТТГ повышен. Кроме того, определяются антитела к тиреопероксидазе, тиреоглобулину, или к тироидным гормонам щитовидной железы.
- Инструментальная диагностика всего подразумевает ультразвуковое исследование органа. При АИТ щитовидная железа будет увеличенной, структура ткани измененная, эхогенность снижена. На фоне темных участков могут визуализироваться более светлые участки – псевдоузлы. В отличии от настоящих узлов они состоят не из фолликулов железы, а представляют собой воспаленный и пропитанный лимфоцитами участок органа. В неясных случаях, чтобы уточнить строение образования, проводят его биопсию.
Обычно для диагностики АИТа этих шагов достаточно.